Phản ứng tiêm truyền là các biến cố bất lợi nghiêm trọng tiềm ẩn của các thuốc dùng qua đường tĩnh mạch do các nguyên nhân cơ bản khác nhau.
Phần lớn các thuốc có nguy cơ xảy ra phản ứng tiêm truyền thấp, tuy nhiên với một số loại thuốc, nguy cơ này có thể cao hơn. Trong một số trường hợp, mức độ của các phản ứng này phụ thuộc vào liều dùng và một số yếu tố khác liên quan đến điều trị hoặc các vấn đề sức khỏe của bệnh nhân. Khi một phản ứng tiêm truyền xảy ra, điều này có nghĩa là cơ thể của người bệnh đang phản ứng rất mạnh với thuốc mà cơ thể coi là một chất lạ. Việc hệ miễn dịch phản ứng lại là để loại bỏ chất lạ này, đây là nguyên nhân gây ra phản ứng tiêm truyền.
Phản ứng tiêm truyền có thể là phản ứng dị ứng hoặc giả dị ứng.
- Dị ứng hoặc phản ứng quá mẫn có thể được phân loại theo cơ chế thành 4 typ. Phản vệ là biểu hiện nghiêm trọng nhất của phản ứng dị ứng qua trung gian miễn dịch IgE (quá mẫn typ I).
- Giả dị ứng hoặc phản ứng quá mẫn không qua trung gian miễn dịch là những phản ứng hiếm gặp, khó dự đoán. Cơ chế gây ra hầu hết các phản ứng giả dị ứng vẫn chưa rõ ràng. Trong phản ứng tiêm truyền vancomycin, tế bào mast được hoạt hóa không qua IgE, gây ra biểu hiện lâm sàng tương tự phản ứng dị ứng qua trung gian miễn dịch IgE. [1]
Các phản ứng này có thể xuất hiện ngay lập tức hoặc xảy ra muộn trên các bệnh nhân lần đầu truyền thuốc hoặc tại bất kỳ thời điểm nào trong quá trình điều trị, ngay cả khi bệnh nhân đã được truyền thuốc một hoặc nhiều lần trước đó. Các phản ứng ngay lập tức là những phản ứng xảy ra trong vòng một vài phút sau khi bắt đầu truyền thuốc. Các phản ứng muộn có thể xảy ra sau truyền một vài ngày hoặc một vài tuần. Mức độ các phản ứng này có thể dao động từ nhẹ, trung bình tới nặng.
Nếu có dấu hiệu và triệu chứng sốc phản vệ, hãy ngừng truyền ngay lập tức và bắt đầu xử lý thích hợp.
Các triệu chứng đặc trưng cần theo dõi trong quá trình truyền thuốc: đỏ bừng mặt, phát ban, sốt, rét run, ớn lạnh, khó thở, hạ huyết áp nhẹ và/hoặc nặng kèm theo co thắt phế quản, rối loạn chức năng tim và/hoặc sốc phản. Sự chồng lấp các biểu hiện lâm sàng khiến ảnh hưởng đến việc phân biệt giữa các phản ứng liên quan đến tiêm truyền trở nên khó khăn. Nếu phát hiện các dấu hiệu hoặc triệu chứng của phản vệ, cần ngừng truyền thuốc ngay lập tức và tiến hành các biện pháp xử trí thích hợp.[1][2]
Một số ví dụ về các loại thuốc có thể gây ra phản ứng liên quan đến tiêm truyền
Vancomycin
Vancomycin được lựa chọn để điều trị các nhiễm trùng gây ra do tụ cầu kháng methicillin, thuốc thay thế dùng trong trường hợp nhiễm trùng nghiêm trọng do tụ cầu và liên cầu, bao gồm cả viêm nội tâm mạc nhiễm khuẩn, khi bị dị ứng kháng sinh penicillin và cephalosporin.
Tổ Dược LS – đơn vị thông tin thuốc đã nhận được một số báo cáo về một phản ứng liên quan đến truyền vancomycin. Vancomycin có thể gây ra hai loại phản ứng quá mẫn, bao gồm hội chứng người đỏ (red man syndrome - RMS) và sốc phản vệ, RMS là một dạng của phản ứng giả dị ứng với dấu hiệu và triệu chứng tương tự dị ứng thuốc, cơ chế miễn dịch qua trung gian IgE chưa được chứng minh. Vancomycin hoạt hóa trực tiếp tế bào mast, phóng thích các chất trung gian vận mạch như histamine. Các triệu chứng của phản ứng truyền vancomycin có thể bao gồm hạ huyết áp, đỏ bừng, ban đỏ (đỏ da), nổi mề đay (da nổi mẩn), ngứa hoặc đau và co thắt cơ ở ngực và lưng. Ngoài ra, một số biểu hiện khác ít gặp hơn như hạ huyết áp và phù mạch vẫn có thể xảy ra. [3]
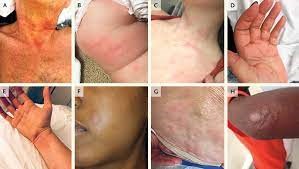
Phần lớn bệnh nhân có biểu hiện ngứa nhẹ thoáng qua ở cuối quá trình truyền thuốc. Bên cạnh đó, bệnh nhân có thể nhanh chóng trở nên chóng mặt và bị kích động, và tiến triển thành nhức đầu, ớn lạnh, sốt và dị cảm quanh vùng miệng. Trong những trường hợp nghiêm trọng, bệnh nhân có thể cảm thấy đau ngực và khó thở. Các biểu hiệu của hội chứng người đỏ sẽ xuất hiện khoảng 4-10 phút sau khi bắt đầu truyền hoặc có thể xuất hiện sớm ngay sau khi truyền. Điều này thường liên quan đến tốc độ truyền nhanh (<1 giờ) của liều vancomycin đầu tiên. Mức độ nghiêm trọng của phản ứng có thể không giống nhau giữa các lần dùng thuốc, nó có thể xảy ra lần đầu tiên sau khi dùng một vài lần dùng hoặc truyền với tốc độ chậm [4]. Những phản ứng muộn xảy ra ở gần cuối quá trình truyền với tốc độ 90 hoặc 120 phút đã được ghi nhận ở những bệnh nhân đã dùng liệu pháp vancomycin trong thời gian dài hơn 7 ngày mà không trước đó không gặp biến cố có hại gì [5].
Nếu xuất hiện hội chứng người đỏ, cần ngừng truyền ngay vancomycin. Sử dụng thuốc kháng histamine, ví dụ như Diphenhydramin (dùng đường tĩnh mạch hoặc uống) có thể giúp giảm bớt hầu hết các biểu hiện cơ bản của phản ứng truyền dịch liên quan đến vancomycin. Sau khi hết nổi mẩn, ngứa, có thể thử truyền lại ở tốc độ thấp hơn và/hoặc liều thấp hơn. Nếu xuất hiện tụt huyết áp, cần truyền dịch và sử dụng thuốc làm tăng huyết áp trong trường hợp nặng. Hạ huyết áp có thể là vấn đề đáng lo ngại nếu xuất hiện trong khi gây mê sau khi dùng vancomycin làm kháng sinh dự phòng [6,7]. Việc dùng thuốc chẹn beta trước khi phẫu thuật có khả năng ngừa phản ứng tụt huyết áp do truyền vancomycin [8].
Bảng: Hướng dẫn pha dung dịch truyền vancomycin
|
Truyền ngắt quãng |
Hòa tan mỗi 500mg vancomycin trong 10 ml nước cất pha tiêm, pha loãng trong 100ml NaCl 0,9% hoặc glucose 5%, thời gian truyền ≥60 phút. |
|
Truyền liên tục |
Pha thuốc với nồng độ 2,5mg-5mg trong 01 ml NaCl 0,9% hoặc glucose 5%, thời gian truyền 24 giờ. |
|
Chú ý: Sử dụng ngay sau khi pha, có thể bảo quản ở 2-8oC trong 24 giờ. |
|
Nguồn: Cảnh giác dược
Tóm lại, để giảm thiểu phản ứng có hại liên quan đến truyền, mỗi liều vancomycin nên được truyền tĩnh mạch trong vòng ít nhất 60 phút tốc độ tối đa 10 mg/phút kết hợp theo dõi bệnh nhân chặt chẽ để kịp thời phát hiện các phản ứng của hội chứng người đỏ trên bệnh nhân. Những bệnh nhân dùng liều lớn hơn 1g nên truyền với thời gian dài hơn. Các nghiên cứu đã chỉ ra rằng vancomycin được dung nạp tốt hơn khi dùng liều nhỏ hơn và thường xuyên hơn [9]. Dùng diphenhydramine cho bệnh nhân trước khi truyền vancomycin (liều 1 g trong thời gian 1 giờ) làm giảm đáng kể triệu chứng đỏ da ở bệnh nhân với liều vancomycin đầu tiên [10]. Việc kết hợp một thuốc kháng H1 với một thuốc kháng H2 như cimetidin có thể giúp ngăn ngừa hoặc giảm nguy cơ mắc hội chứng người đỏ cao hơn so với việc sử dụng thuốc kháng H1 đơn độc [5] nhất là trong những trường hợp khi thời gian truyền kéo dài thường không phù hợp với thực tế, như trong đơn vị chăm sóc tích cực hay trong quá trình phẫu thuật hoặc cấp cứu.
Các loại kháng sinh khác (như ciprofloxacin, amphotericinB, rifampicin và teicoplanin) opioid (ví dụ: morphin, codeine), thuốc giãn cơ, thuốc cản quang, hoặc các thuốc khác làm phóng thích histamin đều có thể gây ra hội chứng người đỏ. Hội chứng người đỏ càng trầm trọng hơn khi kết hợp các loại kháng sinh trên với nhau hoặc với vancomycin.
Sắt tiêm tĩnh mạch
Các phản ứng nhẹ liên quan đến truyền sắt qua đường tĩnh mạch bao gồm các triệu chứng như ngứa, đỏ bừng mặt, cảm giác nóng, tức ngực nhẹ, tăng huyết áp hoặc đau lưng/khớp. Phản ứng có thể liên quan đến tốc độ truyền hơn là phản ứng dị ứng. Sau khi thuyên giảm các triệu chứng, tuỳ thuộc vào tình trạng lâm sàng của bệnh nhân, có thể tiếp tục truyền với tốc độ chậm hơn.
Khi truyền tĩnh mạch sắt polymaltose, bắt đầu với tốc độ chậm và giám sát các biểu hiện của bệnh nhân. Tăng tốc độ truyền nếu dung nạp tốt. Thời gian truyền trong khoảng 5 giờ. Sắt carboxymaltose có thể được pha loãng hoặc không để truyền tĩnh mạch. Đối với liều 500mg–1.000mg, thời gian truyền tối thiểu là 15 phút.
Các phản ứng dị ứng nghiêm trọng hoặc phản vệ hiếm khi xảy ra khi tiêm truyền tĩnh mạch sắt.
Theo dõi bệnh nhân trong và sau khi dùng thuốc. Nếu xảy ra phản ứng liên quan đến truyền dịch, hãy ngừng truyền dịch và tiến hành xử trí thích hợp. [1]
Kháng thể đơn dòng
Phản ứng tiêm truyền xảy ra khi cơ thể có đáp ứng miễn dịch mạnh với một thuốc điều trị ung thư dùng theo đường tĩnh mạch. Các loại thuốc dùng trong điều trị ung thư có thể là thuốc hóa chất, thuốc đích hoặc thuốc miễn dịch. Thuốc có thể được sử dụng theo đường truyền tĩnh mạch, tiêm tĩnh mạch hoặc tiêm tĩnh mạch nhanh.
Hầu hết kháng thể đơn dòng đều có khả năng xảy ra các phản ứng liên quan đến truyền dịch với nhiều triệu chứng trong quá trình tiêm truyền.7
Rituximab là kháng thể đơn dòng có tỷ lệ phản ứng tiêm truyền giả dị ứng cao. Để hạn chế nguy cơ này, nên sử dụngdùng thuốc trước cho bệnh nhân và dùng liều rituximab đầu tiên với tốc độ chậm. Những bệnh nhân có bạch cầu tăng cao có nhiều khả năng gặp các phản ứng nghiêm trọng liên quan đến truyền dịch.
Các triệu chứng của phản ứng truyền rituximab có thể bao gồm sốt, ớn lạnh, rét run, hạ huyết áp, nổi mày đay, phù mạch và các đặc điểm của hội chứng giải phóng cytokine. Các triệu chứng thường hồi phục khi ngừng truyền. Quyết định rút lui phụ thuộc vào mức độ nghiêm trọng và tính chất của phản ứng.
Phản ứng phản vệ đã được báo cáo với rituximab và phải được phân biệt với các loại phản ứng tiêm truyền khác.
Ngoài Rituximab, một số kháng thể đơn dòng khác cũng có khả năng gây ra phản ứng truyền dịch, bao gồm: Belimumab, Ofatumumab, Panitumumab, Cetuximab, Natalizumab, Infliximab, …
Thông thường, hầu hết bệnh nhân đều được sử dụng kháng histamine, thuốc hạ sốt và corticosteroid trước khi tiêm truyền các kháng thể đơn dòng trong một phác đồ kết hợp với hóa trị liệu nhằm giảm khả năng xảy ra tác dụng phụ của việc điều trị như các phản ứng liên quan đến truyền dịch. [1]
Tài liệu kham khảo
- Medsafe NewZealand.Infusion-related reactions – not all allergy related.[Internet]. 2023 Sep 7; Prescriber Update 44(3): 61–63. Accessed on 2023 Oct 20 at https://medsafe.govt.nz/profs/PUArticles/September2023/Infusion-related-reactions-not-all-allergy-related.html
- American Cancer Society (ACS). What are Infusion or Immune Reactions?.2020 Feb 1. Accessed on 2023 Oct 20 at https://www.cancer.org/treatment/treatments-and-side-effects/physical-side-effects/infusion-immune-reactions/what-are-infusion-immune-reactions.html
- Lori WaznyD, Behnam D. Desensitization protocols for vancomycin hypersensitivity. Ann Pharmacother. 2001;35:1458–1464. doi: 10.1345/aph.1A002.
- Wilson APR. Comparative safety of teicoplanin and vancomycin. Int J Antimicrobial Agents. 1998;10:143–152.
- Renz CL, Thurn JD, Finn HA, Lynch JP, Moss J. Clinical investigations: antihistamine prophylaxis permits rapid vancomycin infusion. Crit Care Med. 1999;27:1732–1737.
- Miller R, Tausk HC. Anaphylactoid reaction to vancomycin during anaesthesia: a case report. Anest Analg. 1977;56:870–872.
- Southorn PA, Plevak DJ, Wright AJ, Wilson WR. Adverse effects of vancomycin administered in the perioperative period. Mayo Clin Proc. 1986;61:721–724.
- Massimo B, Flavio B, Roberta C, Carlo C, Francesco G. Pruritus: a useful sign for predicting the haemodynamic changes that occur following administration of vancomycin. Crit Care. 2002;6:234–239.
- Wilhelm MP, Estes LPD. Symposium on Antimicrobial Agents – Part XII. Vancomycin. Mayo Clin Proc. 1999;74:928–935.
- Wallace MR, Mascola JR, Oldfield EC. Red man syndrome: incidence, aetiology and prophylaxis. J Infect Dis. 1991;164:1180–1185.
- Trung tâm DI&ADR Quốc gia. Vancomycin và hội chứng người đỏ. Bản tin cảnh giác dược.2015(5). Accessed on 2023 Oct 20 on magazine.canhgiacduoc.org.vn/Magazine/Details/144