Đinh Thị Phương Hoài, Hoàng Phước Minh, Lê Trọng Hiếu, Trần Đức Hoàng, Nguyễn Vĩnh Lạc, Nguyễn Thanh Minh
1. U tuyến yên là gì?
Tuyến yên (pituitary gland) là một tuyến nội tiết nhỏ nằm ở hố yên (sella turcica), có vai trò quan trọng trong hệ nội tiết - điều hòa hoạt động của nhiều cơ quan trong cơ thể như tuyến giáp, tuyến thượng thận, buồng trứng và tinh hoàn.
Khi tuyến yên xuất hiện khối u tại tuyến yên (adenoma), có thể dẫn đến tình trạng tăng hoặc giảm hormon, ảnh hưởng thị lực, thậm chí chèn ép thần kinh.
Hình 1. U tuyến yên
2. Phân loại và dịch tễ
U tuyến yên thường chia theo chức năng: u tiết hormone (functional) và u không tiết (non-functioning adenoma, NFPA). (Fac Rev, 2023)
Theo tốc độ và mức độ xâm lấn, có nhóm “u tuyến yên xâm lấn/chuyển dạng” (aggressive pituitary tumours, APT) hoặc biến thành ung thư tuyến yên (pituitary carcinoma) — tuy rất hiếm.
Tỷ lệ gặp u tuyến yên: ước tính khoảng 70-100/100 000 dân có khối u có thể phát hiện; nhưng nhiều trường hợp là tình cờ, không triệu chứng. (European Journal of Endocrinology 2025)
3. Triệu chứng lâm sàng
Tùy theo loại u (tiết hay không tiết) và kích thước:
- U tiết hormon: triệu chứng phụ thuộc hormon (ví dụ: u prolactin → vô kinh, giảm libido; u GH → acromegaly; u ACTH → Cushing).
- U không tiết hoặc macroadenoma lớn: triệu chứng là đau đầu, mờ/giảm thị lực (do chèn giao thoa thị giác), rối loạn thị trường.
- U xâm lấn hoặc tiến triển nhanh: có thể yếu chi, ảnh hưởng các dây thần kinh sọ, hoặc biểu hiện giảm hormon tuyến yên (hypopituitarism).
Dấu hiệu nhận biết sớm
U tuyến yên thường tiến triển chậm, triệu chứng mờ nhạt nên dễ bị bỏ qua. Người bệnh nên đi khám khi có các biểu hiện sau:
- Đau đầu kéo dài, không đáp ứng thuốc giảm đau thông thường
- Giảm thị lực, nhìn mờ hoặc nhìn đôi
- Rối loạn kinh nguyệt, tiết sữa bất thường, vô sinh
- Tăng hoặc giảm cân không rõ nguyên nhân
- Giảm ham muốn, yếu sinh lý, mệt mỏi kéo dài
Những triệu chứng này xuất hiện là do khối u chèn ép dây thần kinh thị giác hoặc gây rối loạn nội tiết do tăng hoặc giảm tiết hormon.
4. Chẩn đoán
Hóa sinh/hormon: đo hormone tuyến yên (prolactin, GH/IGF-1, ACTH/cortisol, TSH, LH/FSH…) tùy nghi ngờ loại u.
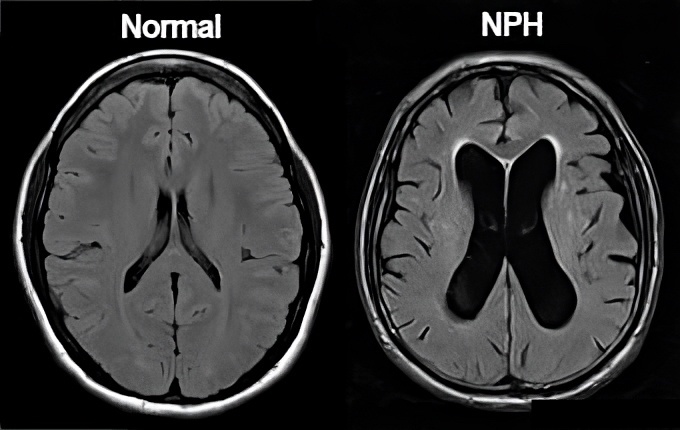
Hình ảnh học: MRI tuyến yên (với thuốc tương phản) là tiêu chuẩn vàng để đánh giá kích thước, xâm lấn, ảnh hưởng dây thị giác. (Endocrinology and Metabolism 2023)
Đánh giá thị lực và thị trường khi nghi có ảnh hưởng thần kinh thị giác.
Đánh giá hoạt động/u xâm lấn: phân biệt các chỉ số mô bệnh học (như Ki-67, p53, chỉ số phân bào và đặc điểm xâm lấn (màng cứng/ xoang hang) (European Journal of Endocrinology 2025)
Hình 2. Cộng hưởng tử sọ não phát hiện u tuyến yên (mũi tên trắng)
Khi nghi ngờ, bác sĩ sẽ chỉ định:
- Cộng hưởng từ (MRI) tuyến yên để xác định vị trí, kích thước khối u.
- Xét nghiệm hormon máu để đánh giá chức năng tuyến yên.
- Khám thị lực và thị trường nếu bệnh nhân có biểu hiện nhìn mờ.
Việc chẩn đoán sớm giúp lựa chọn phương pháp điều trị hiệu quả, hạn chế biến chứng.
5. Điều trị
Điều trị u tuyến yên cần phối hợp đa ngành: nội tiết, ngoại thần kinh (phẫu thuật), xạ phẫu và theo dõi lâu dài.
5.1 Phẫu thuật
- Với đa số u tiết hoặc u có xâm lấn thị giác hoặc triệu chứng thần kinh, phẫu thuật qua đường nội soi xoang bướm-đường tiếp cận tuyến yên (transsphenoidal-endoscopic) là lựa chọn đầu tiên.
- Mục tiêu: cắt tối đa khối u, giải phóng chèn ép, bảo tồn chức năng tuyến và thần kinh. Vai trò của phẫu thuật tái phát nếu còn khối tồn lưu hoặc tái phát.
Hình 3. Phẫu thuật nội soi qua xoang bướm bóc u tuyến yên
5.2 Điều trị nội tiết và thuốc
- Với u tiết hormon: sử dụng thuốc đặc hiệu (ví dụ: u prolactin → dopamine agonist; u GH → somatostatin analogues; u ACTH → các thuốc ức chế cortisol) theo hướng dẫn chuyên khoa. Thuốc ức chế tiết prolactin như cabergoline hoặc bromocriptine giúp làm giảm kích thước khối u, điều hòa nội tiết và phục hồi thị lực ở nhiều trường hợp. Những loại u khác như u tiết hormon tăng trưởng (GH) hoặc u tiết ACTH cũng có thể được điều trị kết hợp thuốc, tùy theo từng tình huống lâm sàng và chỉ định của bác sĩ chuyên khoa.
- Với u không tiết nhưng còn tồn dư sau phẫu thuật hoặc có nguy cơ tiến triển: có thể cân nhắc thuốc hoặc tia xạ.
5.3 Xạ trị và các liệu pháp tiên tiến
- Xạ trị (stereotactic radiosurgery hoặc xạ phẫu phân đoạn) được áp dụng khi khối u còn tồn dư, tái phát hoặc không thể phẫu thuật.
- Với nhóm u tuến triển/chuyển dạng: thuốc hóa trị như Temozolomide được khuyến nghị trong hướng dẫn 2025.
- Cập nhật 2025: hướng dẫn của European Society of Endocrinology (ESE) cho u tuyến yên xâm lấn/ác tính đề cập rõ hơn các chỉ định hóa trị, phân tích mô học/xâm lấn và theo dõi di căn.
Vậy khi nào cần phẫu thuật?
Phẫu thuật được chỉ định khi:
- U lớn gây chèn ép thị giác hoặc ảnh hưởng thần kinh.
- U không đáp ứng điều trị nội khoa.
- U tiết hormon khác không kiểm soát được bằng thuốc.
Ngày nay, phẫu thuật nội soi qua đường mũi – xoang bướm là phương pháp hiện đại, ít xâm lấn, giúp loại bỏ khối u với thời gian hồi phục nhanh.
6. Theo dõi và biến chứng lâu dài
- Theo dõi hormon tuyến yên định kỳ (tùy loại u, mức độ điều trị) và hình ảnh học (MRI) với tần suất 6-12 tháng hoặc theo nguy cơ.
- Biến chứng có thể: suy tuyến yên sau phẫu thuật/xạ trị, tái phát u, di căn (rất hiếm), ảnh hưởng thị giác, đau đầu dai dẳng.
- Đối với u tiến triển nhanh/thể xâm lấn: cần theo dõi suốt đời.
7. Cập nhật quan trọng 2024-2025
Hướng dẫn ESE 2025: Đã cập nhật định nghĩa u tuyến yên xâm lấn/tiến triển, tích hợp mô phân tích (Ki-67, p53, ATRX, TP53) và đề nghị xét nghiệm di truyền nếu nghi mắc hội chứng.
Nghiên cứu 2023: Tổng quan cho thấy phẫu thuật nội soi tuyến yên vẫn là lựa chọn hàng đầu trong điều trị u tuyến yên.
8. Kết luận
U tuyến yên là nhóm bệnh lý đa dạng, từ lành tính đến tiến triển nhanh. Nhận biết sớm, chẩn đoán chính xác và điều trị kịp thời — theo mô hình đa chuyên khoa — sẽ cải thiện kết quả cho bệnh nhân.
Thông tin liên hệ
Khoa Ngoại Thần Kinh – Bệnh viện Trường Đại học Y Dược Huế
- Điện thoại: Phòng Cấp cứu - 0234 3837777
- Địa chỉ: 41-51 Nguyễn Huệ, TP. Huế
-Website: www.bvydhue.vn





_694de85f68741.png)