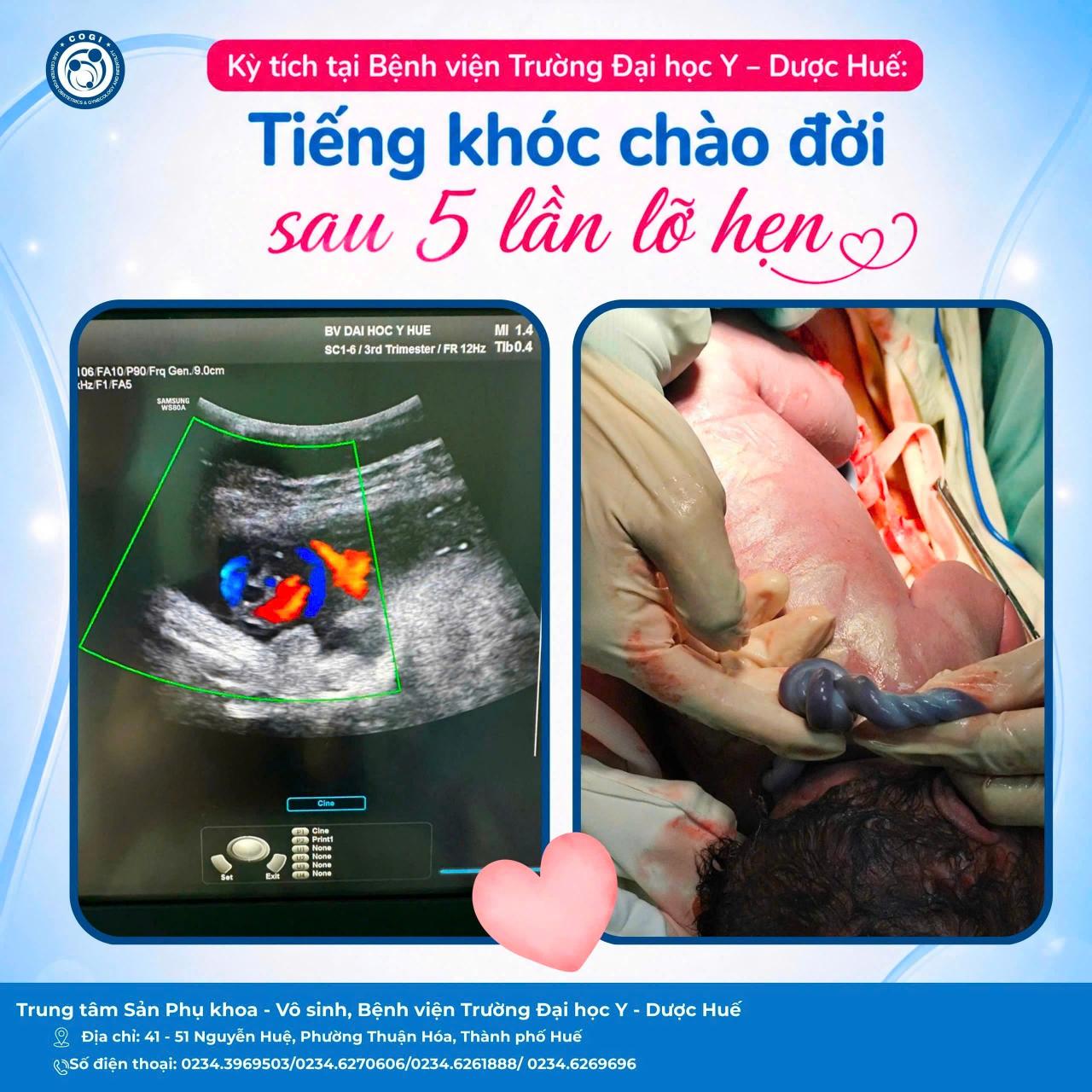
Ngày 01 tháng 04 năm 2026 vừa qua, tại Bệnh viện Trường Đại học Y – Dược Huế, đội ngũ Bác sĩ thuộc Đơn nguyên Sơ sinh đã có mặt tại phòng mổ để tham gia đón một bé trai sinh non ở tuổi thai 31 tuần 4 ngày, cân nặng 1500 gam, được chỉ định mổ cấp cứu do mẹ rau tiền đạo bán phần chảy máu nặng. Ngay sau sinh, trẻ không khóc, nhịp tim chậm, trương lực cơ yếu và được đội ngũ bác sĩ sơ sinh nhanh chóng xử trí phối hợp chăm sóc ban đầu kết hợp hồi sức tích cực cho trẻ ngay tại phòng mổ. Sau hồi sức, trẻ còn thở gắng sức nhiều, tím nên được chuyển ngay đến Đơn nguyên sơ sinh để tiếp tục được chăm sóc chuyên sâu.
Tại Đơn nguyên sơ sinh, trẻ được chăm sóc theo quy chuẩn ngay khi nhập khoa:
- Vitamin K1
- Thở CPAP sớm
- Nuôi dưỡng tĩnh mạch
- Dự phòng ngưng thở ở trẻ sinh non bằng caffein
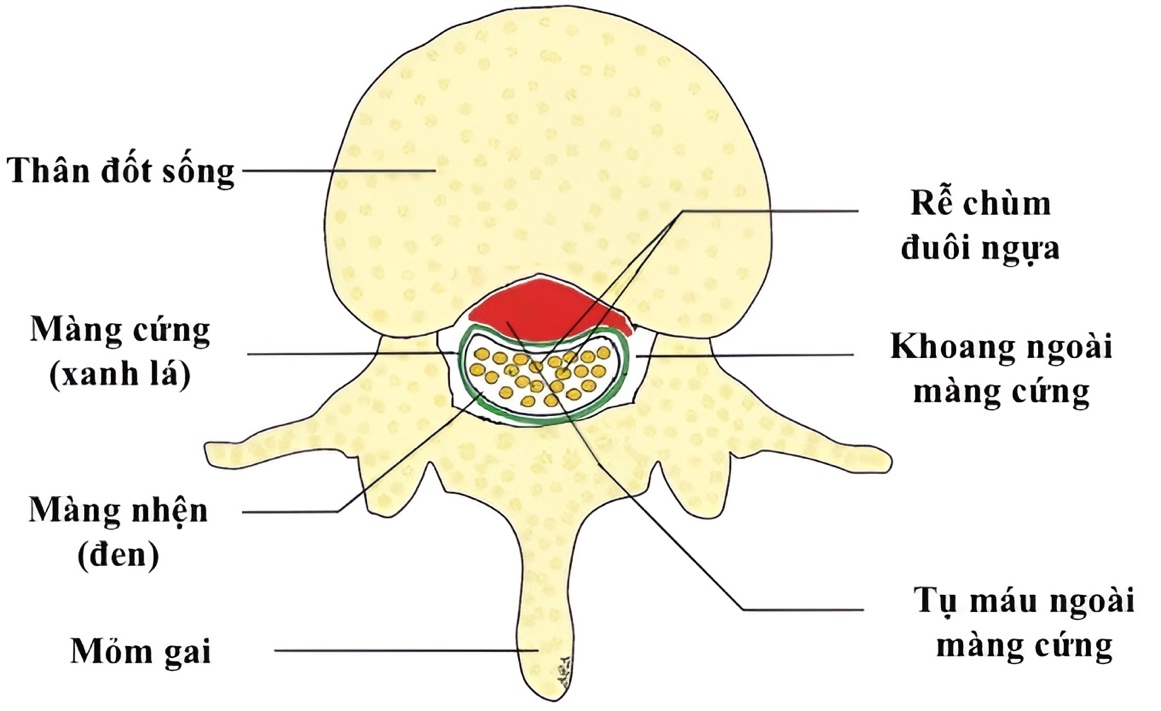
Theo dõi sát trong những giờ đầu tiên, tình trạng suy hô hấp của trẻ vẫn tiếp tục tiến triển nặng, thở gắng sức nhiều hơn, nhu cầu oxy cao. X-quang phổi ghi nhận hình ảnh phù hợp trong Hội chứng nguy kịch hô hấp ở trẻ sinh non (RDS – Respiratory Distress Syndrome) hay còn gọi là bệnh màng trong nặng.
Tiền sử thai kỳ phức tạp: Mẹ phát hiện đái tháo đường thai kỳ tuần 27, nhập viện ở 27 tuần 5 ngày vì rau tiền đạo ra máu âm đạo và đã được điều trị đủ 1 liệu trình trưởng thành phổi tại Khoa Sản.
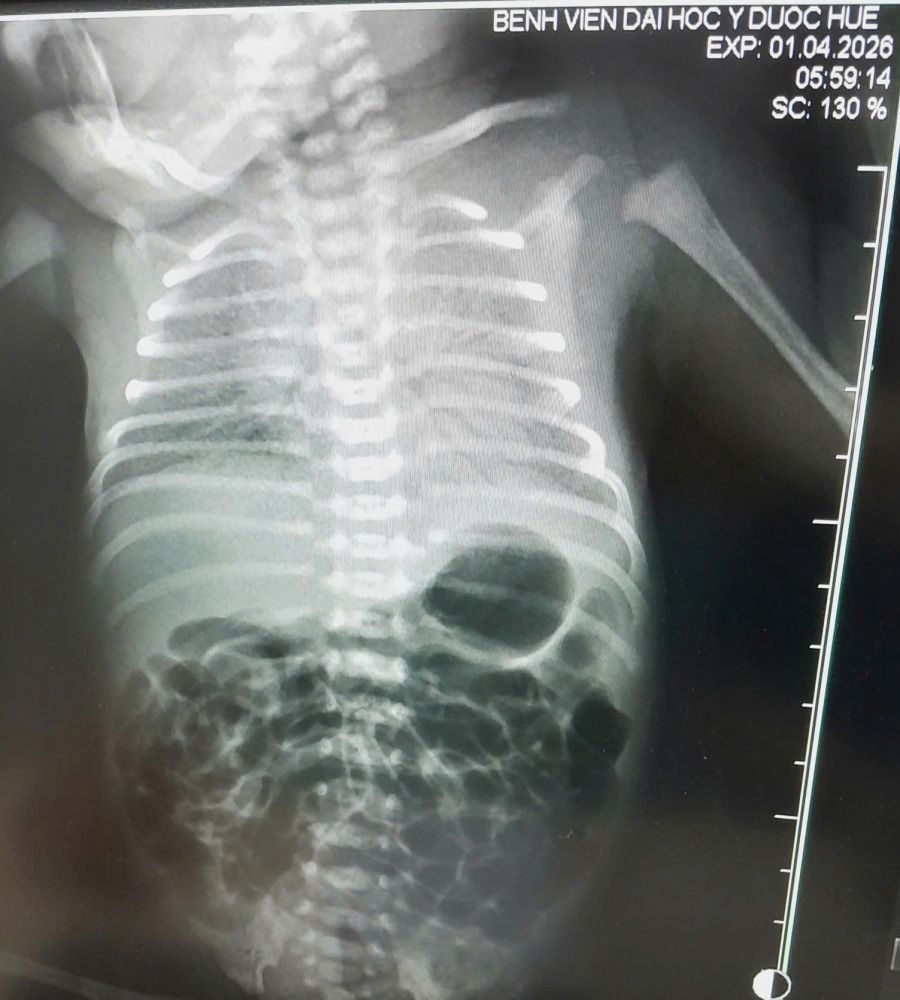
Trước diễn tiến suy hô hấp nặng của trẻ, dưới sự hướng dẫn chuyên môn và kỹ thuật của PGS.TS.BS. Nguyễn Thị Thanh Bình – Phụ trách Khoa Nhi, trẻ đã được bơm surfactant bằng kỹ thuật INSURE với liều khuyến cáo của Bộ Y tế và Hướng dẫn Đồng thuận Châu Âu 2025 (European Consensus Guidelines).
Hình ảnh X-quang điển hình của Hội chứng nguy kịch hô hấp ở trẻ sinh non
Sau can thiệp, trẻ cải thiện hơn:
- Nhu cầu oxy giảm dần sau bơm surfactant
- Tiếp tục duy trì CPAP qua ngạnh mũi trong 5 ngày
- Bắt đầu ăn sữa qua ống thông dạ dày từ ngày thứ 2
- Bú mẹ hoàn toàn từ ngày thứ 10
Trong suốt quá trình điều trị, trẻ được:
- Kiểm soát nhiễm khuẩn nghiêm ngặt
- Hướng dẫn chăm sóc da kề da cùng mẹ
- Theo dõi cân nặng, cữ bú và dấu hiệu sinh tồn hàng ngày
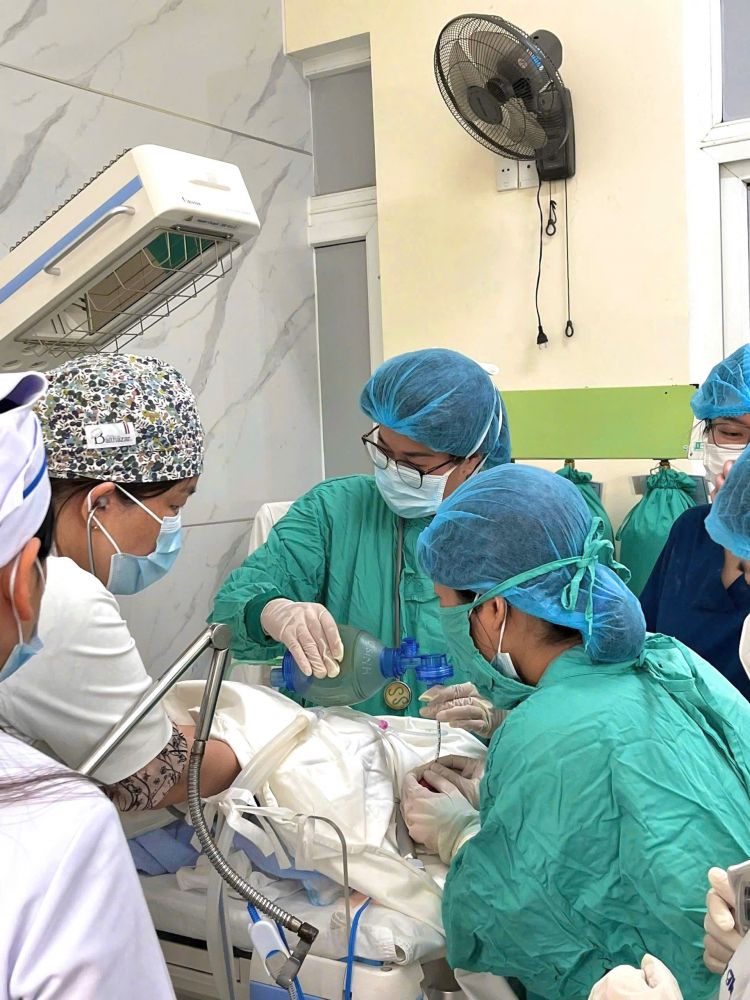
- Theo dõi vàng da và chiếu đèn
- Bổ sung vitamin theo khuyến cáo
- Tầm soát xuất huyết não và bệnh võng mạc trẻ sinh non: chưa ghi nhận bất thường
Tại Đơn nguyên sơ sinh, với sự theo dõi sát lâm sàng, sàng lọc nhiễm khuẩn và kiểm soát nhiễm khuẩn nghiêm túc từ Điều dưỡng, Bác sĩ sơ sinh, điều đáng quan tâm là trẻ đã được loại trừ nhiễm khuẩn sơ sinh sớm và cắt kháng sinh sau 2 ngày điều trị, tránh điều trị quá mức theo kinh nghiệm, hạn chế tình trạng đề kháng kháng sinh, giảm nguy cơ nhiễm khuẩn muộn. Vì vậy, trong suốt quá trình nằm viện, trẻ không cần phải điều trị kháng sinh thêm.
.jpg)
Ê-kíp bác sĩ thực hiện kỹ thuật INSURE để bơm surfactant vào phổi cho trẻ sinh non suy hô hấp
Trẻ được chiếu đèn điều trị vàng da
Sau hơn 20 ngày chăm sóc điều trị, trẻ đã hoàn toàn ổn định, mẹ của trẻ đã tự tin hơn sau khi được hướng dẫn chăm sóc nuôi dưỡng em bé của mình, trẻ được xuất viện trong niềm vui, hạnh phúc của gia đình và Đơn nguyên Sơ sinh.
THÔNG TIN Y KHOA: HỘI CHỨNG NGUY KỊCH HÔ HẤP Ở TRẺ SINH NON (RDS - Respiratory Distress Syndrome)
1. HỘI CHỨNG NGUY KỊCH HÔ HẤP Ở TRẺ SINH NON LÀ GÌ?
Hội chứng nguy kịch hô hấp, hay còn gọi là bệnh màng trong, là tình trạng suy hô hấp cấp tính do thiếu hụt Surfactant hệ thống tại phổi.
Cơ chế bệnh sinh: Surfactant là chất hoạt diện giúp làm giảm sức căng bề mặt phế nang. Khi thiếu surfactant, các phế nang có xu hướng xẹp lại vào cuối thì thở ra, dẫn đến mất cân bằng thông khí tưới máu, xẹp phổi lan tỏa và giảm oxy máu nghiêm trọng.
Đối tượng nguy cơ: Chủ yếu xảy ra ở trẻ sinh non (chủ yếu trước 34 tuần thai), tỉ lệ nghịch với tuổi thai. Trẻ sinh càng non, hệ thống tế bào biểu mô phế nang loại II càng chưa hoàn thiện để sản xuất đủ Surfactant.
2. DỰ PHÒNG VÀ ĐIỀU TRỊ HỘI CHỨNG NGUY KỊCH HÔ HẤP Ở TRẺ ĐẺ NON NHƯ THẾ NÀO?
Liệu pháp Corticosteroid trước sinh: tiêm corticosteroid trước sinh cho mẹ có nguy cơ sinh non trước 34 tuần thai để thúc đẩy quá trình trưởng thành phổi và sản sinh surfactant tự nhiên ở thai.
Hỗ trợ hô hấp không xâm lấn (NCPAP) sớm ngay sau sinh: là lựa chọn ưu tiên hàng đầu ngay sau sinh để duy trì áp lực dương liên tục, giữ phế nang không bị xẹp, giảm nguy cơ suy hô hấp nặng
Liệu pháp bổ sung surfactant: áp dụng kỹ thuật INSURE hoặc kỹ thuật ít xâm lấn LISA tùy theo kỹ thuật hiện có tại bệnh viện.
Kiểm soát oxy và hỗ trợ tổng quát: duy trì nồng độ oxy máu (SpO2) ở mức an toàn (thường trong khoảng 90 – 94%) để tránh ngộ độc oxy và các biến chứng như bệnh võng mạc (ROP) ở trẻ sinh non. Đảm bảo thân nhiệt (nằm lồng ấp), da kề da, cân bằng dịch tiết và hỗ trợ dinh dưỡng đường tiêu hóa sớm.
Tại Bệnh viện Trường Đại học Y – Dược Huế, với sự phối hợp của mô hình Sản – Nhi, tất cả những trường hợp sinh tại phòng mổ hoặc phòng sinh đều có sự tham gia của các bác sĩ Nhi sơ sinh để đảm bảo hỗ trợ trẻ sơ sinh kịp thời, giúp bé chào đời an toàn. Thành công của ca bệnh là minh chứng của sự phối hợp chặt chẽ giữa Khoa Nhi – Khoa Phụ Sản – Khoa Chẩn đoán hình ảnh – Khoa Dược – Bảo hiểm y tế cùng sự quan tâm chỉ đạo của Ban Giám đốc Bệnh viện trong phát triển chuyên ngành sâu hồi sức sơ sinh.
Sau khi xuất viện, người nhà thực sự vui mừng và gửi những lời cảm ơn chân thành đến đội ngũ y tế đã chăm lo cho mẹ và trẻ. Những ghi nhận từ gia đình người bệnh chính là động lực để đội ngũ y tế tiếp tục nỗ lực hơn nữa trong chăm sóc và cứu sống thêm nhiều trẻ sinh non.
.png)
Những dòng chia sẻ xúc động từ gia đình người bệnh là động lực cho đội ngũ y tế



_6a05a0edd377a.jpg)