Giới thiệu
Tĩnh mạch chủ trên là một tĩnh mạch lớn nhận máu từ vùng đầu mặt cổ và chi trên hai bên đổ về tim. Tắc tĩnh mạch chủ trên, còn gọi là hội chứng tĩnh mạch chủ trên, xảy ra khi có khối u, hạch chèn ép hay cục máu đông làm nghẽn dòng chảy về tim, gây ra nhiều triệu chứng như ho, khó thở, phù cổ mặt, khàn giọng, khó nuốt… Hội chứng có thể tiến triển nhanh dẫn đến suy hô hấp và thậm chí là tử vong. Điều trị hội chứng này thường là khó khăn do nguyên nhân gây tắc đa số là do ung thư và đòi hỏi có sự kết hợp của nhiều chuyên khoa. Chúng tôi báo cáo một trường hợp bệnh nhân hội chứng tĩnh mạch chủ trên đã được điều trị thành công bằng can thiệp nội mạch tại Bệnh viện trường Đại học Y Dược Huế.
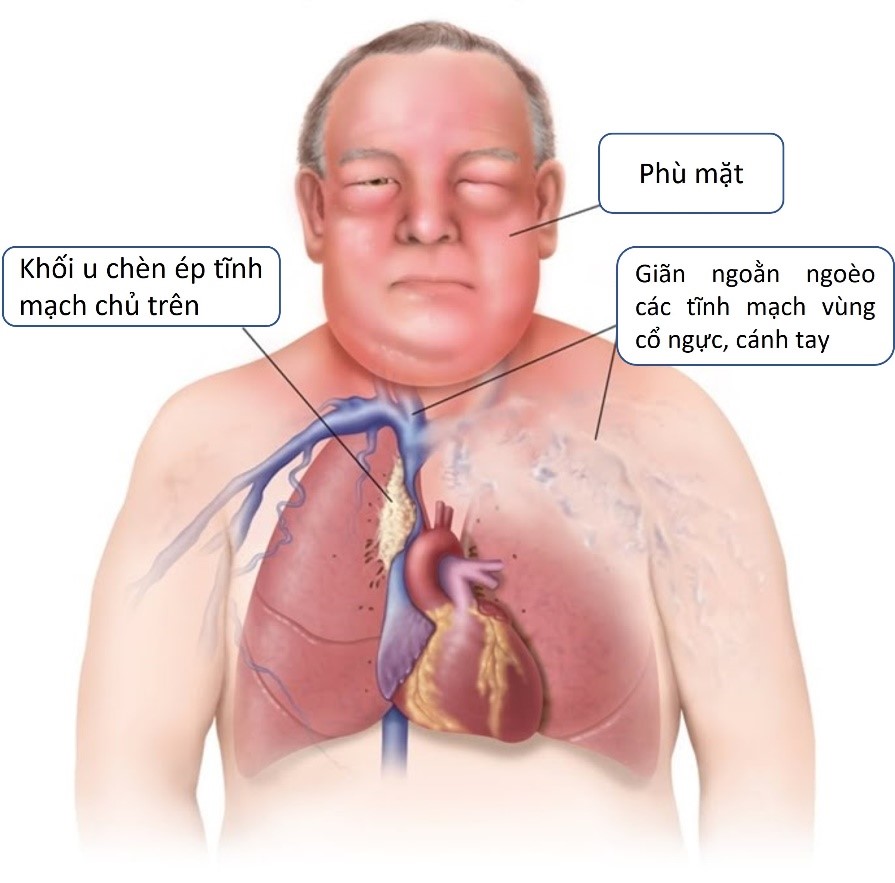
Hình 1. Minh hoạ hội chứng chèn ép tĩnh mạch chủ trên
Bệnh sử
Bệnh nhân nam, 65 tuổi, được chẩn đoán ung thư dạ dày tế bào nhẫn giai đoạn IV (di căn hạch thượng đòn) năm 2016, đã hoá trị đủ chu kì tại Bệnh viện trường Đại học Y Dược Huế. Bệnh nhân đã ngưng hóa trị, tái khám định kỳ và được đánh giá bệnh đáp ứng hoàn toàn. Lần này, bệnh nhân vào viện vì khàn tiếng, nuốt nghẹn, sưng đau vùng cổ, mặt và tay phải. Thăm khám thấy phù nề vùng tay-cổ mặt phải, mạch quay, trụ, cánh tay bắt rõ. Phim CLVT ngực có tiêm thuốc cản quang cho thấy khối tổn thương lớn khó tách biệt với nhu mô đỉnh phổi phải và bờ phải trung thất trên, xâm lấn gây huyết khối và tắc hoàn toàn đoạn cuối tĩnh mạch dưới đòn phải, thân tĩnh mạch cánh tay đầu phải và tĩnh mạch chủ trên (TMCT), gây ứ trệ tuần hoàn tĩnh mạch thượng lưu. Nhiều tĩnh mạch bàng hệ vùng cổ, vai, và cánh tay phải giãn ngoằn ngoèo.
Bệnh nhân được chẩn đoán hội chứng TMCT do khối hạch di căn ở trung thất xâm lấn xâm lấn gây tắc TMCT. Sau khi đươc giải thích đầy đủ về tình trạng bệnh lý, diễn tiến của bệnh, phương pháp điều trị và các nguy cơ có thể xảy ra, bệnh nhân nhất trí với phương án điều trị can thiệp nội mạch theo tinh thần của hội chẩn đa chuyên khoa. Phương án can thiệp nội mạch là nong và đặt stent TMCT.
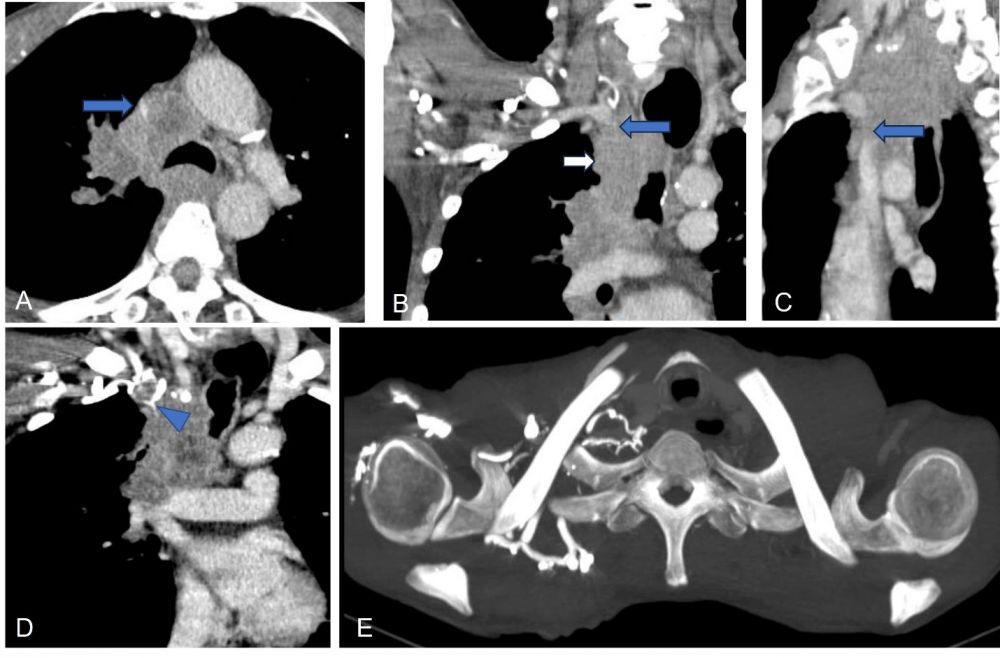
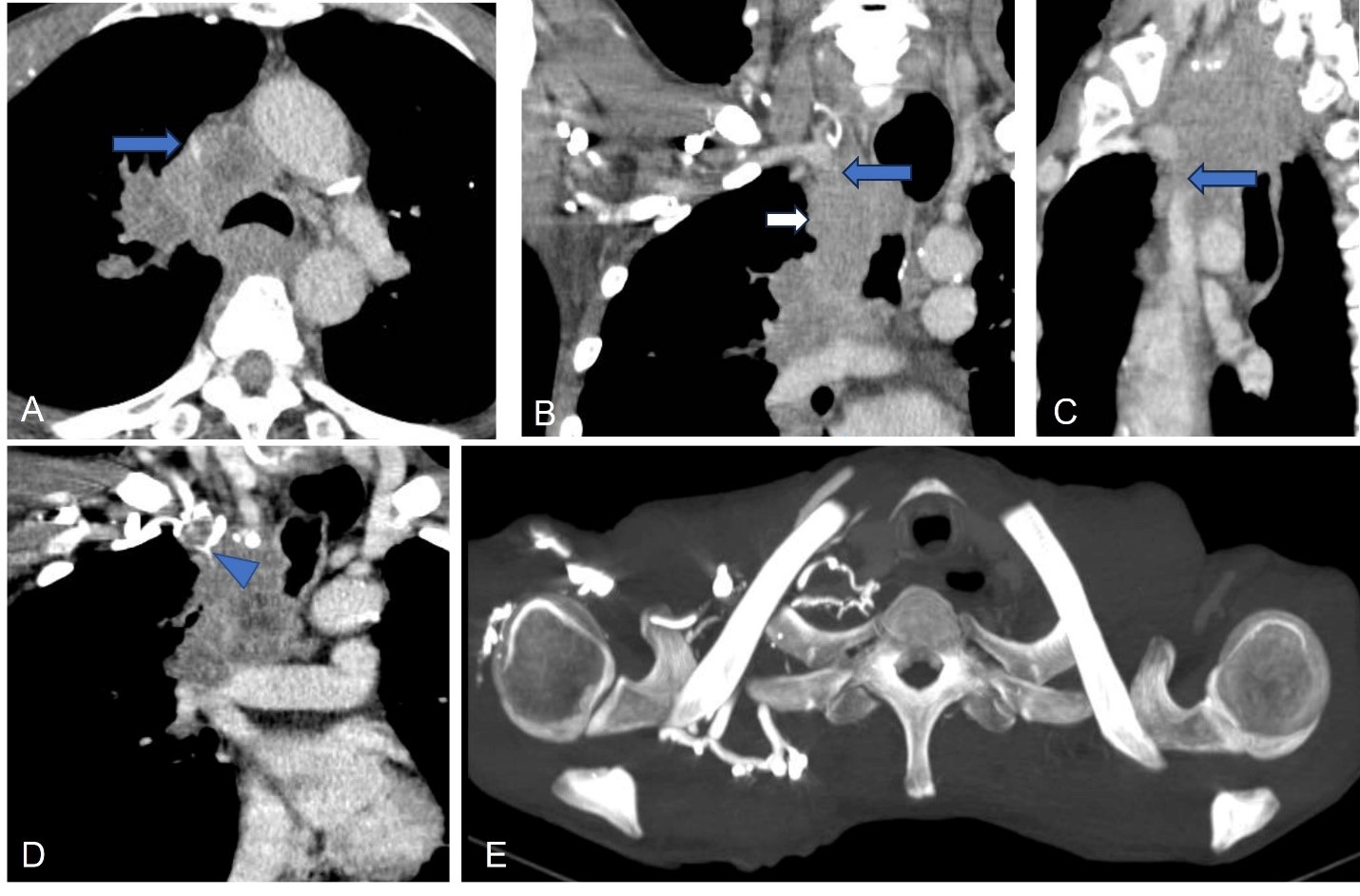
Hình 2. Cắt lớp vi tính đa mặt phẳng và tái tạo hình chiếu tối đa (MIP). (A, B, C): Khối u ở trung thất (mũi tên trắng) xâm lấn tĩnh mạch chủ trên (mũi tên xanh), tắc hoàn toàn thân tĩnh mạch cánh tay đầu phải. (D): Huyết khối tĩnh mạch cảnh trong phải. (E): Các nhánh tuần hoàn bàng hệ.
Thủ thuật
- Bước 1: Gây tê tại chỗ. Chọc tĩnh mạch nền phải bằng bộ micro puncture (Cook medical, Bloomington, IN, USA) dưới hướng dẫn siêu âm và đặt sheath 6F. Chụp tĩnh mạch dưới đòn phải bằng cobra catheter 5F, ghi nhận huyết khối và tắc hoàn toàn tĩnh mạch dưới đòn phải ở đoạn hợp lưu vào tĩnh mạch cánh tay đầu, nhiều tuần hoàn bàng hệ vùng vai.
- Bước 2: Sử dụng dây dẫn 0.035” (Hydrophylic guidewire, Terumo Inc), vi dây dẫn V18 (V-18, Boston Scientific), để qua chỗ hẹp, đưa wire xuống tĩnh mạch chủ dưới. Đổi dây dẫn cứng Amplatz stiff.
- Bước 3: Nong đoạn hẹp (pre-dilation) bằng bóng Mustang 7x80mm (Mustang™ Balloon Dilatation Catheter, 9x80mm, Boston Scientific).
- Bước 4: Đặt 1 stent kim loại 10x100mm từ tĩnh mạch dưới đòn phải đến TMCT. Nong lại sau stent (post-dilation) bằng bóng Mustang 9x80mm.
- Bước 5: Chụp kiểm tra thấy stent đúng vị trí, bung hoàn toàn, không có huyết khối trong stent, dòng chảy qua TMCT phục hồi hoàn toàn. Rút dụng cụ và băng ép vị trí chọc.
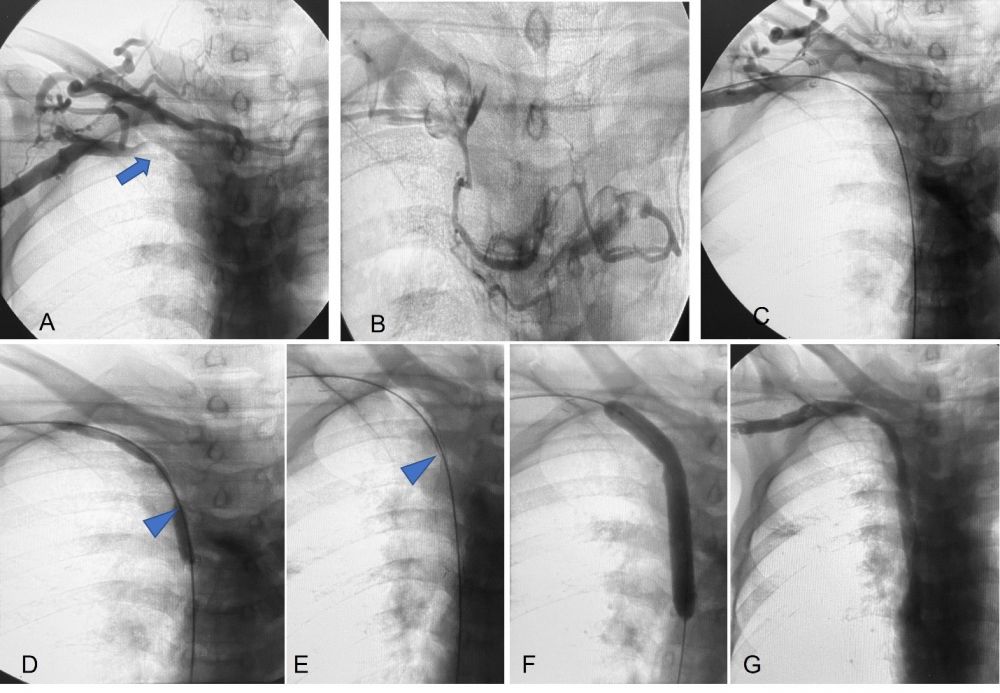
Hình 3. Can thiệp nội mạch. (A): Chụp tĩnh mạch dưới đòn phải. Tắc hoàn toàn tĩnh mạch dưới đòn, thân tĩnh mạch cánh tay đầu phải. Ít huyết khối trong lòng tĩnh mạch dưới đòn phải (mũi tên xanh). B: Tuần hoàn bàng hệ. (C) Luồn dây dẫn qua chỗ tắc xuống tĩnh mạch chủ dưới. (D) Nong chỗ tắc bằng bóng. Chỗ hẹp khít ở đoạn đầu tĩnh mạch chủ dưới, tương ứng với vị trí của eo (waist: mũi tên xanh). (E) Đặt stent tĩnh mạch chủ trên. Stent nở không hoàn toàn tại vị trí hẹp khít (mũi tên xanh). (F): Nong chỗ hẹp sau stent. (G) Chụp kiểm tra thấy tái thông hoàn toàn dòng chảy tĩnh mạch chủ trên, không có huyết khối trong stent. Stent nở gần như hoàn toàn.
Sau can thiệp, bệnh nhân được theo dõi tại bệnh phòng, điều trị chống đông theo phác đồ. Thăm khám ghi nhận huyết động ổn, triệu chứng ở tay, vùng cổ mặt phải cải thiện rõ và không có biến chứng cho đến khi xuất viện. Bệnh nhân sau đó đã được đặt cổng truyền hoá chất để tiếp tục liệu trình hoá trị.
Bàn luận
Nguyên nhân thường gặp của hội chứng TMCT là do khối ung thư hay hạch di căn ở vùng cổ ngực chèn ép (1). Chẩn đoán hội chứng này có thể dựa vào các triệu chứng lâm sàng như phù cổ mặt, ho, khó thở hoặc thở nhanh nông nhưng chủ yếu vẫn là các kỹ thuật hình ảnh tiên tiến như siêu âm, cắt lớp vi tính, cộng hưởng từ và chụp tĩnh mạch.
Điều trị hội chứng TMCT gồm 2 mục tiêu là giải quyết triệu chứng liên quan đến tắc nghẽn và điều trị bệnh lý nền. Các phương pháp điều trị hiện nay bao gồm xạ trị, hoá trị, phẫu thuật bắc cầu và can thiệp nội mạch (2). Sau báo cáo đầu tiên về đặt stent TMCT của Charnsangavej và cộng sự năm 1986, can thiệp nội mạch đã dần trở thành kỹ thuật được chỉ định đầu tiên trong điều trị hội chứng TMCT (3). Ưu điểm của can thiệp nội mạch là có tỉ lệ thành công về kỹ thuật cao (95-100%), tỉ lệ cải thiện triệu chứng cao (>90%), tỉ lệ tắc tái phát thấp (10,5%) và tỉ lệ biến chứng thấp (2, 4). Can thiệp nội mạch có thể phối hợp với hoá trị, xạ trị để tăng hiệu quả điều trị.
Đặt stent TMCT có tỷ lệ thành công về mặt kỹ thuật cao: 95-100% (5, 6), cải thiện triệu chứng nhanh với 87-100% bệnh nhân, tuy có tỷ lệ tái tắc nghẽn 0-40% nhưng đều tái thông dễ dàng sau can thiệp lại (7). Một số nghiên cứu so sánh giữa đặt stent tĩnh mạch so với phẫu thuật ở các bệnh nhân tắc nghẽn TMCT do nguyên nhân lành tính cho thấy can thiệp nội mạch có tỷ lệ tử vong liên quan đến thủ thuật thấp hơn, tỷ lệ duy trì tái thông nguyên phát và thứ phát cao hơn so với phẫu thuật. Chính vì vậy, đặt stent tĩnh mạch được xem là lựa chọn hàng đầu trong điều trị hội chứng TMCT ngay cả đối với nhóm nguyên nhân lành tính (8).
Ở bệnh nhân này, dựa trên tiền sử, bệnh sử, triệu chứng lâm sàng và các xét nghiệm hình ảnh học, chẩn đoán được đưa ra là tắc TMCT do khối hạch di căn ở trung thất trên xâm lấn vào tĩnh mạch chủ trên. Trên hình ảnh CLVT ngực có thuốc, đánh giá tổn thương xâm lấn gây huyết khối và lấp hoàn toàn TMCT, chúng tôi lựa chọn cách tiếp cận xuôi dòng tĩnh mạch từ tĩnh mạch nền phải để có ưu thể hơn trong chụp mạch máu cản quang xác định vị trí hẹp tắc, catheter và guidewire cũng có vị trí neo (anchoring), điểm tựa tốt hơn, vững hơn để luồn guidewire qua chỗ hẹp; sử dụng dây dẫn ái nước 0.035” (Terumo), dây dẫn V18 (Boston Scientific) là các dụng cụ chuyên dụng để xuyên qua chỗ hẹp, từ đó dùng bóng áp lực cao nong chỗ hẹp và đặt stent. Chúng tôi lựa chọn stent kim loại không phủ thuốc, kích thước stent dựa trên khuyến cáo của CIRSE (9). Sau thủ thuật đánh giá dòng chảy qua stent tốt, bệnh nhân cải thiện triệu chứng rõ, đạt được thành công về mặt kỹ thuật (technical success) và lâm sàng (clinical success). Việc tái thông TMCT vừa giúp cho bệnh nhân cải thiện triệu chứng và vừa có thể tiếp tục liệu trình hoá trị toàn thân sau khi được đặt cổng truyền từ tĩnh mạch dưới đòn trái.
Kết luận
Can thiệp nội mạch là lựa chọn hàng đầu để điều trị tắc tĩnh mạch chủ trên do nguyên nhân ác tính với tỷ lệ thành công cao, tỷ lệ biến chứng thấp, cải thiện triệu chứng nhanh ở hầu hết bệnh nhân. Hiện nay, Bệnh viện trường Đại học Y Dược Huế có đầy đủ trang thiết bị và nhân lực để chẩn đoán và điều trị hiệu quả bệnh lý này.
TS.BS. Lê Trọng Bỉnh, ThS.BS Lê Minh Tuấn, BSNT Võ Quốc Huy
Đơn vị CĐHA can thiệp – Khoa Chẩn đoán hình ảnh
Bệnh viện Trường Đại học Y Dược Huế
Tài liệu tham khảo
1. Aung EY, Khan M, Williams N, Raja U, Hamady M. Endovascular Stenting in Superior Vena Cava Syndrome: A Systematic Review and Meta-analysis. Cardiovasc Intervent Radiol. 2022;45(9):1236-54.
2. Patriarcheas V, Grammoustianou M, Ptohis N, Thanou I, Kostis M, Gkiozos I, et al. Malignant Superior Vena Cava Syndrome: State of the Art. Cureus. 2022;14(1):e20924.
3. B. A .Armstrong, C. A. Perez, J. R. Simpson, M. A. Hederman. Role of irradiation in the management of superior vena cava syndrome. Int J Radiat Oncol Biol Phys. 1987;13:531-9.
4. C. Charnsangavej, C. H. Carrasco, S. Wallace, K. C. Wright, K. Ogawa, W. Richli, et al. Stenosis of the vena cava preliminary assessment of treatment with expandable metallic stents. Radiology. 1986;161(2):295-8.
5. Fagedet D, Thony F, Timsit JF, Rodiere M, Monnin-Bares V, Ferretti GR, et al. Endovascular treatment of malignant superior vena cava syndrome: results and predictive factors of clinical efficacy. Cardiovasc Intervent Radiol. 2013;36(1):140-9.
6. Sobrinho G, Aguiar P. Stent placement for the treatment of malignant superior vena cava syndrome - a single-center series of 56 patients. Arch Bronconeumol. 2014;50(4):135-40.
7. Nguyen NP, Borok TL, Welsh J, Vinh-Hung V. Safety and effectiveness of vascular endoprosthesis for malignant superior vena cava syndrome. Thorax. 2009;64(2):174-8.
8. Rizvi AZ, Kalra M, Bjarnason H, Bower TC, Schleck C, Gloviczki P. Benign superior vena cava syndrome: Stenting is now the first line of treatment. Journal of Vascular Surgery. 2008;47(2):372-80.
9. Uberoi R. Quality assurance guidelines for superior vena cava stenting in malignant disease. Cardiovasc Intervent Radiol. 2006;29(3):319-22.



_6a05a0edd377a.jpg)