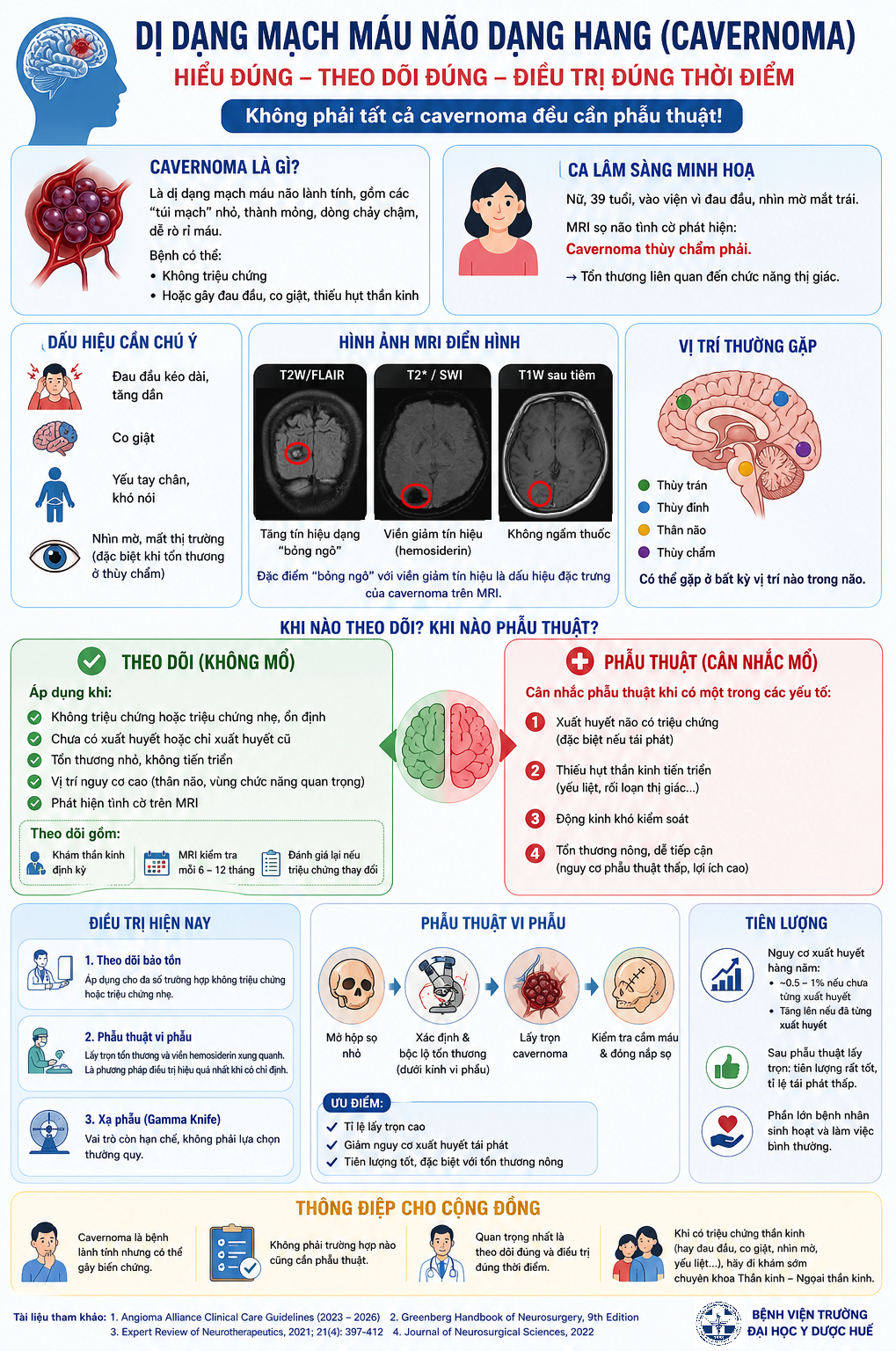
Giới thiệu
Bệnh lý động mạch ngoại biên (Peripheral Artery Disease) có tỉ lệ mắc khoảng 4.3% và ngày càng trở nên phổ biến. Hẹp/tắc động mạch chủ-chậu (aortic bifurcation) liên quan đến bệnh lý của đoạn xa động mạch chủ đến động mạch chậu hai bên và cũng được xếp vào nhóm bệnh lý mạch máu ngoại biên. Điều trị bệnh lý động mạch ở khu vực này là tương đối khó khăn. Trước đây, chiến lược điều trị cho hẹp/tắc động mạch chủ-chậu là phẫu thuật trong khi can thiệp nội mạch có ưu thế đối với nhóm động mạch đùi (infrainguinal). Tuy nhiên gần đây, các kỹ thuật can thiệp nội mạch như đặt stent đồng thời động mạch chủ-chậu (kissing stent), stent phủ (CERAB: Covered Endovascular Reconstruction of Aortic Bifurcation) hay (EVAR: EndoVascular Aortic Repair) đã và đang cho thấy nhiều ưu điểm như xâm nhập tối thiểu, an toàn và hiệu quả tái thông cao. Trong số các kỹ thuật này, kissing stent là kỹ thuật tương đối đơn giản, có thời gian thủ thuật ngắn và chi phí thấp nhất (1). Chúng tôi xin giới thiệu một trường hợp bệnh nhân có bệnh lý đông mạch chủ-chậu đã được can thiệp thành công bằng kỹ thuật kissing stent tại Bệnh viện trường Đại học Y Dược Huế.
Bệnh sử
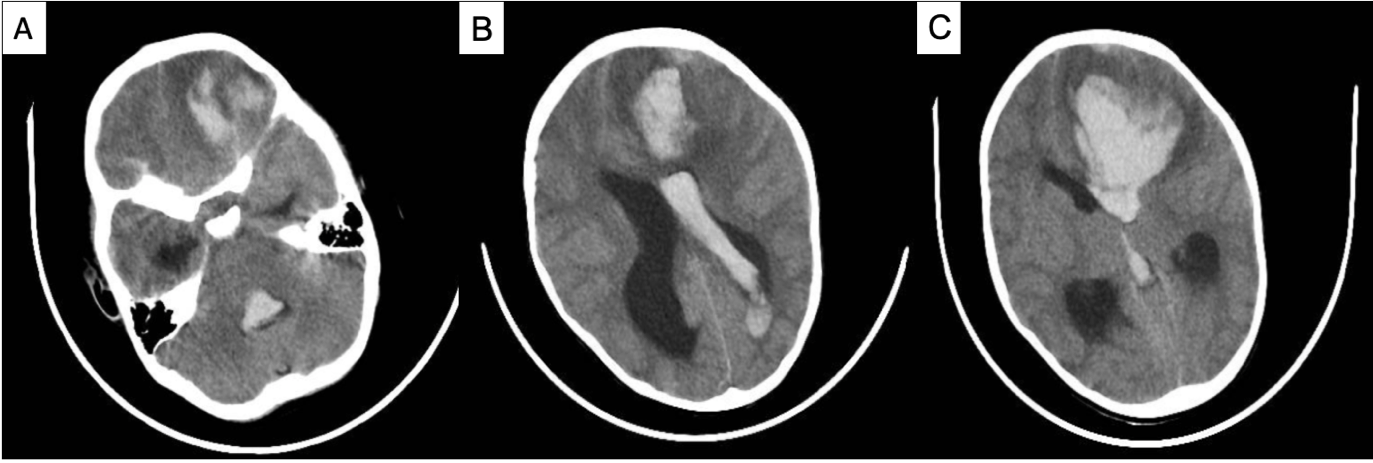
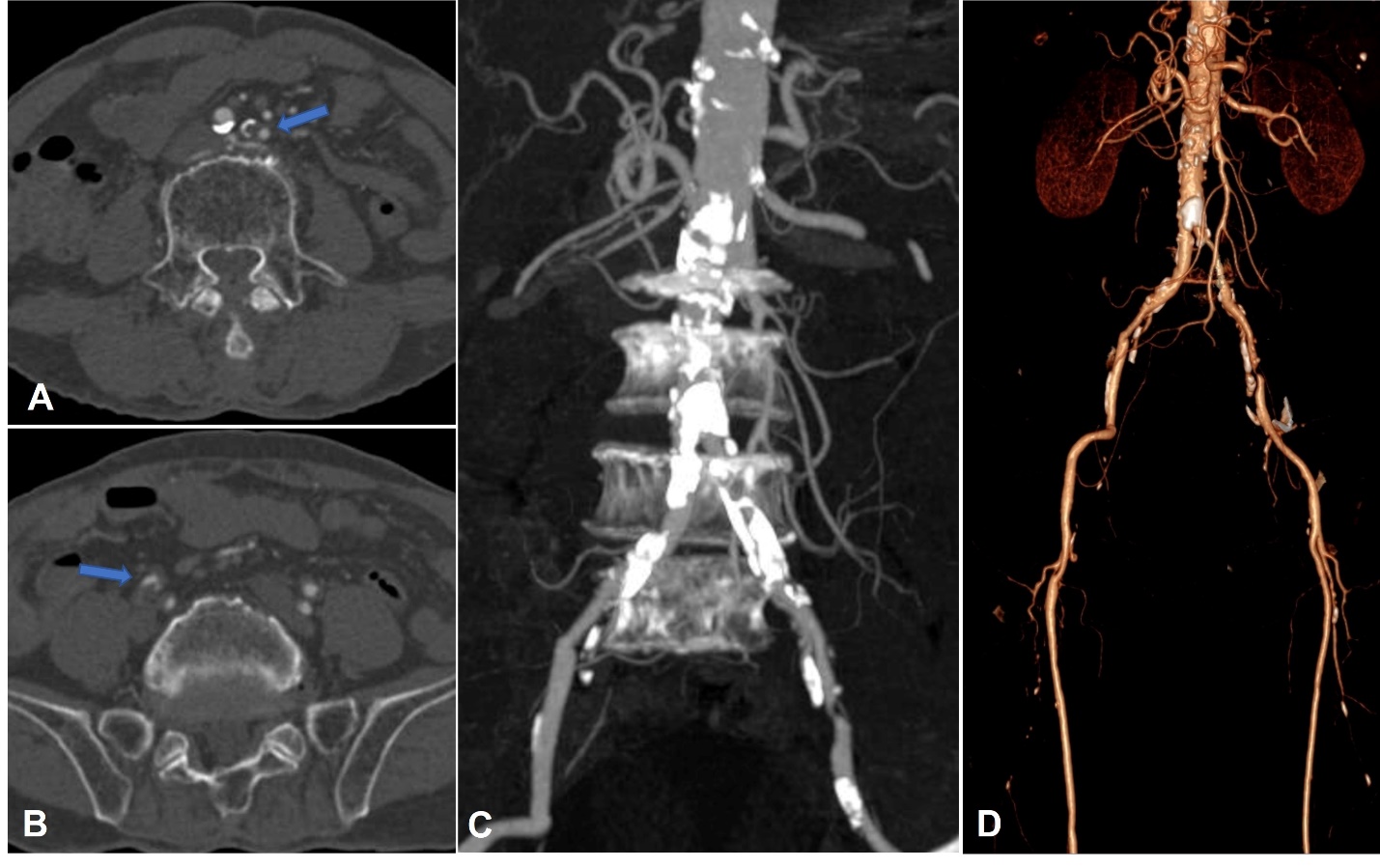
Bệnh nhân nam 77 tuổi, tiền sử ung thư trực tràng đã đã phẫu thuật, đang điều trị hoá chất, vào viện vì triệu chứng đau hai chân, đi lại khó khăn. Thăm khám lúc vào viện ghi nhận bệnh nhân tỉnh táo, sinh hiệu ổn (mạch 60 lần/phút, huyết áp 130/80 mmHg), đau kèm tê hai chân, không thấy sưng nóng đỏ, có đau cách hồi rõ, mạch đùi còn bắt rõ, mạch mu chân không bắt được, không thấy loét hay hoại tử khô đặc biệt ở các ngón. CT toàn thân cho thấy tổn thương thứ phát đa ổ trên nền tổn thương viêm xơ giãn phế quản khắp hai phổi, chưa thấy tổn thương nghi tái phát hay thứ phát trong ổ bụng. Trên CLVT mạch máu (CT angiography) thấy xơ vữa vôi hoá lan toả động mạch chủ bụng và động mạch chậu hai bên, gây hẹp nặng khẩu kính động mạch chậu chung hai bên #90% (Hình 1). Tổn thương xơ vữa lan đến động mạch chậu trong, chậu ngoài hai bên và các nhánh. Xơ vữa vôi hoá gây hẹp từng đoạn hệ động mạch chi dưới nhiều mức độ, khoảng 50-70%. Chưa thấy tổn thương thâm nhiễm, loét mô mềm chi dưới hai bên.
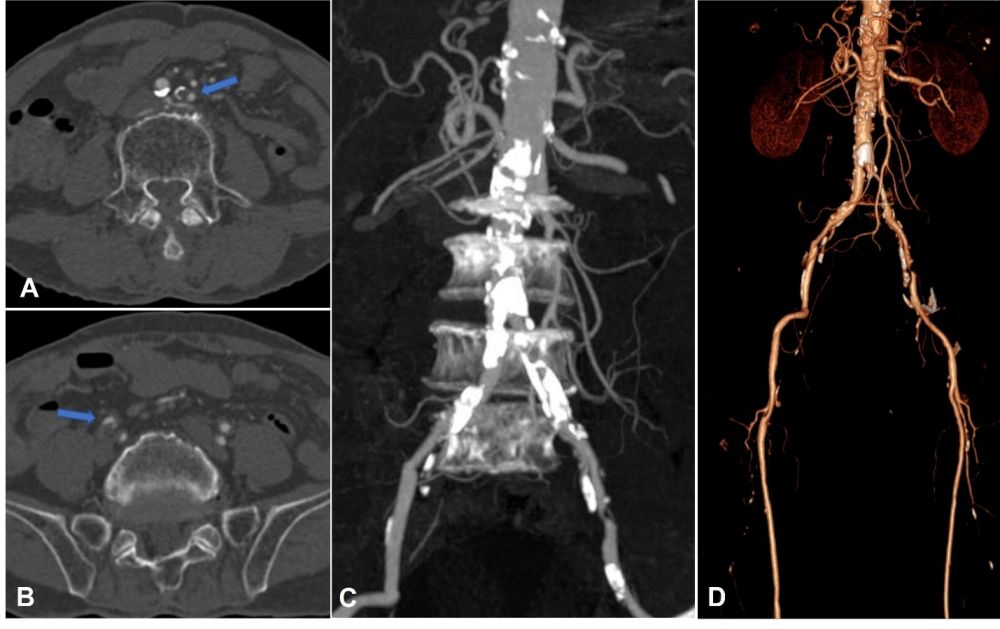
Hình 1. Hình ảnh cắt lớp vi tính mạch máu (CTA) mặt phẳng axial (A, B), tái tạo MIP (C) và VRT (D): Tổn thương xơ vữa vôi hoá lan rộng ở đoạn cuối động mạch chủ bụng, động mạch chậu chung, chậu trong, chậu ngoài hai bên, gây hẹp nặng khẩu kính (mũi tên).
Bệnh nhân được chẩn đoán sơ bộ hẹp động mạch chủ-chậu hai bên có triệu chứng. Sau khi đươc giải thích đầy đủ về tình trạng bệnh lý, diễn tiến của bệnh, phương pháp điều trị và các nguy cơ có thể xảy ra, bệnh nhân nhất trí với phương án điều trị can thiệp nội mạch theo tinh thần của hội chẩn đa chuyên khoa. Phương án can thiệp nội mạch là nong và đặt stent động mạch chậu hai bên cùng lúc (kỹ thuật kissing stent).
Thủ thuật
- Bước 1: Gây tê tại chỗ. Chọc động mạch đùi phải ngược dòng bằng bộ micro puncture (Cook medical, Bloomington, IN, USA) dưới hướng dẫn siêu âm và đặt sheath 6F. Chụp động mạch chủ bằng pigtail catheter 5F, ghi nhận hẹp động mạch chậu hai bên ở nhiều vị trí (Hình 2A).
- Bước 2: Đổi dây đẫn cứng Amplatz stiff.
- Bước 3: Tiến hành các bước tương tự với động mạch chậu bên trái.
- Bước 4: Nong đồng thời động mạch chậu hai bên bằng bóng 8x80mm, thấy động mạch chậu hẹp nhiều đoạn (Hình 2B, C, D).
- Bước 5: Đặt 2 stent động mạch chậu hai bên đồng thời (Epic 10x80mm, Boston Scientific). Nong lại sau stent (post-dilation) bằng bóng 9x80mm.
- Bước 6: Chụp kiểm tra thấy cả 2 stent đúng vị trí, bung hoàn toàn, không có huyết khối trong stent, dòng chảy qua động mạch chậu hai bên sau khi đặt stent tốt (Hình 3). Rút dụng cụ và băng ép vị trí chọc động mạch đùi hai bên.
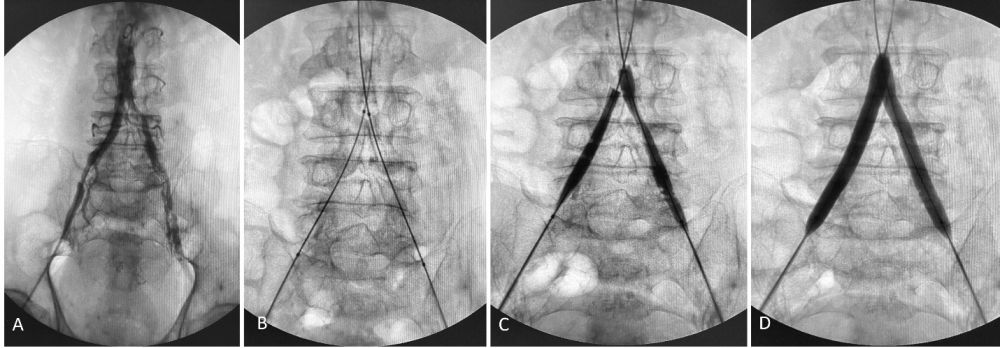
Hình 2. Chụp và can thiệp mạch chậu hai bên. (A) Chụp động mạch chủ: hẹp nhiều vị trí động mạch chậu chung và chậu ngoài hai bên, tương ứng với hình ảnh CTA. (B, C, D) Nong đồng thời các chỗ hẹp bằng bóng 8x80mm (Mustang, Boston scientific, MA, USA).
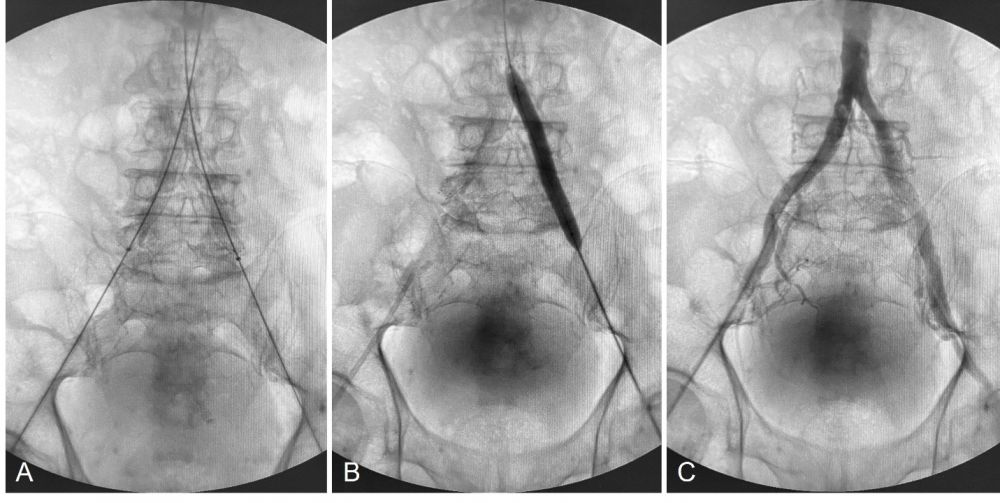
Hình 3: Đặt stent động mạch chậu chung hai bên đồng thời (kissing stent). (A) 2 stent vào đúng vị trí, bung đồng thời. (B) Nong lại sau khi đã bụng stent. (C) Chụp kiểm tra sau stent.
Sau can thiệp, bệnh nhân được theo dõi tại bệnh phòng, điều trị chống ngưng tập tiểu cầu theo phác đồ. Thăm khám ghi nhận huyết động ổn, triệu chứng ở chân cải thiện rõ và không có biến chứng cho đến khi xuất viện sau 5 ngày. Bệnh nhân được hẹn tái khám định kỳ theo liệu trình điều trị ung bướu.
Bàn luận
Hẹp tắc động mạch chủ-chậu là một bệnh lý thường gặp trên lâm sàng, liên quan đến động mạch chủ bụng đoạn dưới thận, động mạch chậu hai bên và các nhánh. Triệu chứng lâm sàng rất đa dạng, từ mức độ nhẹ không triệu chứng đến mức độ nặng như thiếu máu hoại tử chi. Ngoài ra, bệnh nhân có thể đau bụng vùng hạ vị, vùng hông, mông hai bên do thiếu máu từ động mạch chậu trong. Bệnh thường gặp ở người lớn tuổi, nam nhiều hơn nữ, có liên quan đến chủng tộc. Các yếu tố nguy cơ bao gồm tăng huyết áp, đái tháo đường, rối loạn lipid máu, sử dụng thuốc lá, hoặc bệnh lý nền viêm mạch máu có từ trước…(2).
Sinh bệnh học chủ yếu do phơi nhiễm tế bào nội mạc mạch máu với các yếu tố nguy cơ, từ đó gây tổn thương thực thể và/hoặc rối loạn chức năng tế bào, tiến triển tới tạo mảng xơ vữa và các biến chứng của mảng xơ vữa qua các con đường sau: tăng phân tử kết dính bạch cầu, tăng các cytokine viêm, giảm sản Nitric Oxide, tăng tạo các anion superoxide, tăng acid béo tự do huyết tương và insulin gây rối loạn chức năng tế bào, tăng sản các chất co mạch tử tế bào nội mạc, rối loạn chức năng và mất toàn vẹn lớp áo giữa, tăng tiết các yếu tố tiền đông máu (3). Mảng xơ vữa được tạo thành gây hẹp lòng mạch, rối loạn chức năng thành mạch và có nguy cơ tạo huyết khối.
Hiện nay, chỉ số cổ chân-cánh tay (ABI) được xem là xét nghiệm sàng lọc đầu tiên nhằm chẩn đoán bệnh động mạch chi dưới vì giá thành thấp, tính chất không xâm lấn, đã được khuyến cáo bởi Hội Tim Mạch Hoa Kì (American Heart Association-AHA) năm 2016 (4). Các xét nghiệm khác cũng có giá trị cao như siêu âm Doppler mạch máu, CLVT, CHT góp phần làm rõ thêm chẩn đoán, cung cấp thông tin chi tiết về vị trí hẹp tắc, mức độ hẹp tắc, mức độ vôi hoá, xơ vữa tưới máu hạ lưu, tuần hoàn bàng hệ…, trong đó CLVT mạch máu (CTA) được xem là kỹ thuật tối ưu để khảo sát toàn diện bệnh lý mạch máu ngoại biên (5), (6). Ngoài ra, các xét nghiệm sinh hoá máu cũng giúp đánh giá các yếu tố nguy cơ: Bilan lipid, HbA1c, lipoprotein A. Trong trường hợp nghi ngờ huyết khối, có thể bổ sung các xét nghiệm đánh giá chức năng đông máu, các các thể, yếu tố đông máu. Điện tâm đồ cũng thường được chỉ định, do có mối liên quan giữa bệnh động mạch chi dưới và bệnh mạch vành.
Hiện nay, bệnh lý động mạch chi dưới được phân loại theo đồng thuận của các Hiệp Hội Xuyên Đại Tây Dương 2007 (TASC: TransAtlantic Inter-Society Consensus), dựa trên vị trí, kích thước, tính chất của tổn thương. Phân loại này có giá trị trong lựa chọn phương pháp điều trị, dụng cụ can thiệp và tiên lượng.
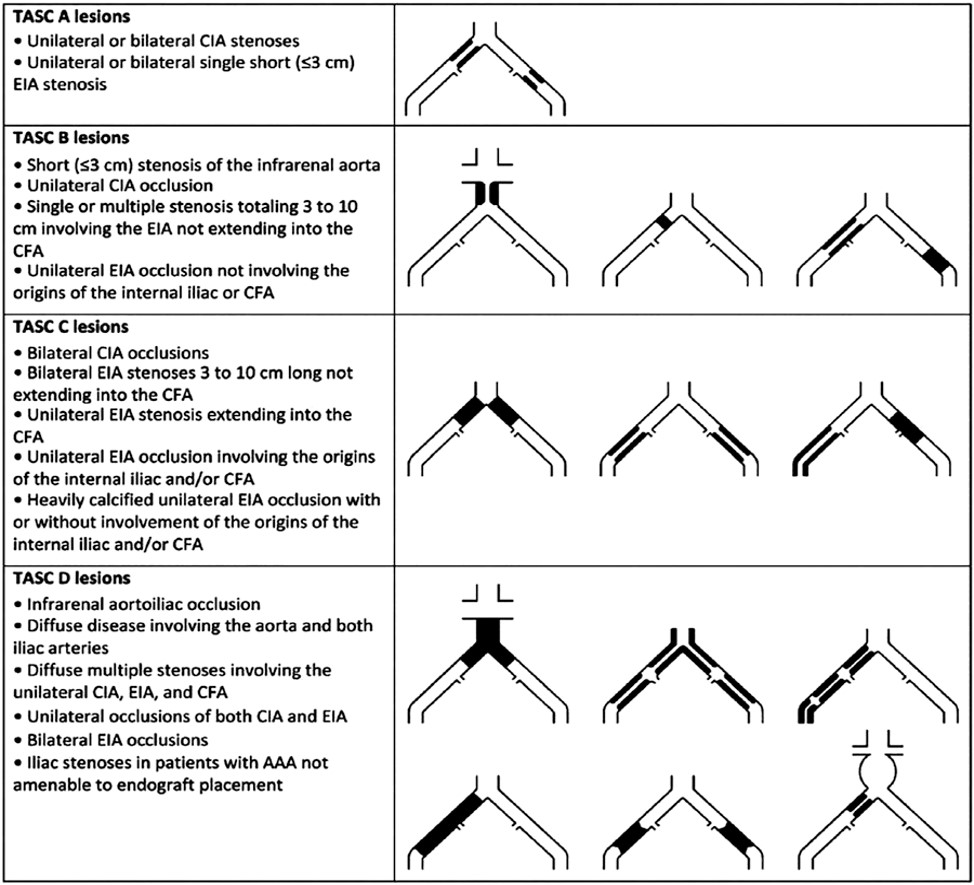
Hình 4: Phân loại tổn thương động mạch chủ chậu theo TASC (7).
Điều trị bệnh động mạch chi dưới là sự kết hợp của nhiều phương pháp: kiểm soát yếu tố nguy cơ, điều trị nội khoa, điều trị phẫu thuật và can thiệp nội mạch.
Trong những năm gần đây, các phương pháp can thiệp nội mạch điều trị bệnh động mạch chi dưới đã và đang phát triển nhanh chóng. Theo TASC 2007, can thiệp nội mạch được ưu tiên lựa chọn đối với các tổn thương TASC A, B và phẫu thuật đối với tổn thương TASC C, D (7). Năm 2011, Hiệp Hội Tim Mạch Châu Âu (European Society of Cardiology-ESC) đã khuyến cáo điều trị can thiệp nội mạch với các tổn thương động mạch chậu từ TASC A-C và các tổn thương TASC D nếu bệnh nhân có bệnh kèm nặng, với điều kiện là thủ thuật được thực hiện bởi ekip giàu kinh nghiệm, các tổn thương phức tạp không được khuyến cáo vì tỷ lệ biến chứng cao và tỷ lệ tái thông thấp (8). Năm 2016, Hội Tim Mạch Hoa Kì (American College of Cardiology/American Heart Association-AHA/ACC) đã khuyến cáo can thiệp nội mạch là một phương pháp tái thông hiệu quả đối với nhóm bệnh nhân có đau cách hồi ảnh hưởng đến sinh hoạt thường ngày và tắc động mạch chủ-chậu có ý nghĩa huyết động, mức độ khuyến cáo IA (4). Năm 2017, ESC đưa ra khuyến cáo rằng các tổn thương tắc động mạch chủ-chậu nên được điều trị với chiến lược đưa can thiệp nội mạch lên hàng đầu (endovascular-first strategy) nếu ekip can thiệp giàu kinh nghiệm và tuân theo chỉ định phẫu thuật nếu có (9). Từ đó phản ánh sự phát triển về kinh nghiệm can thiệp và dụng cụ can thiệp trong gần 20 năm qua. Can thiệp nội mạch giờ đây được xem là phương tiện điều trị có tỷ lệ biến chứng thấp, tỷ lệ tái thông cao, kể cả đối với tổn thương phức tạp, và với thời gian cần để hồi phục lại các hoạt động bình thường ít hơn so với phẫu thuật (10).
Các phương tiện trong điều trị nội mạch bệnh động mạch chi dưới rất đa dạng: Nong mạch máu qua da với bóng không phủ thuốc, nong với bóng chuyên dụng, bóng phủ thuốc (Drug-coated balloon-DCB), đặt stent kim loại đơn thuần (Bare metal stent-BMS), hay stent phủ thuốc (Drug-eluting stent-DES).
Năm 2020, Hiệp hội chụp và can thiệp tim mạch (Society for Cardiovascular Angiography and Interventions-SCAI) đã đưa ra khuyến cáo trong việc chọn lựa dụng cụ can thiệp cho tổn thương động mạch chủ-chậu (11). Một số yếu tố khác cần cân nhắc khi chọn lựa là kinh nghiệm của bác sĩ can thiệp, điều kiện sẵn có tại cơ sở điều trị.
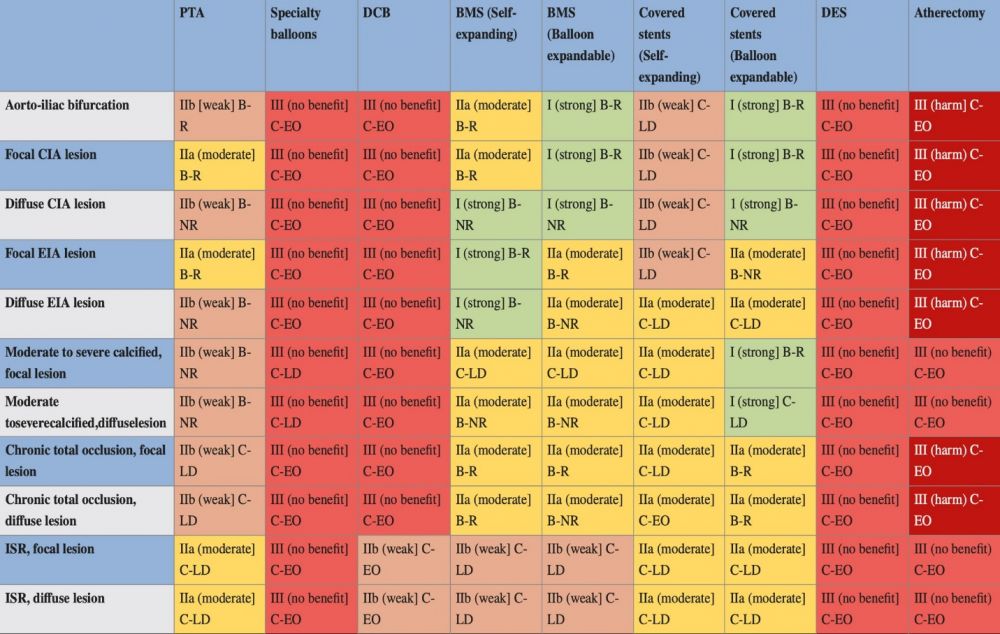
Hình 6: Khuyến cáo lựa chọn dụng cụ can thiệp nội mạch theo SCIA năm 2020 (11)
Ở bệnh nhân này, trên CTA thấy tổn thương xơ vữa vôi hoá lan rộng và hẹp nhiều vị trí ở đoạn cuối động mạch chủ, động mạch chậu chung, chậu ngoài, chậu trong hai bên, được phân loại TASC D, tổn thương kéo dài >4cm, vôi hoá chiếm >50% tổn thương và bao quanh lòng mạch >180 độ nên được phân loại tổn thương lan toả, vôi hoá nặng. Bệnh nhân được chỉ định can thiệp nội mạch sau khi hội chẩn đa chuyên khoa. Trong trường hợp này, giải quyết chỗ hẹp bằng stent nở bằng bóng (balloon expandable stent) được xem là tối ưu. Tuy nhiên, trong điều kiện hiện tại không có sẵn loại stent này, chúng tôi quyết định sử dụng stent kim loại đơn thuần (mức độ khuyến cáo vừa-mạnh). Kỹ thuật được chọn là kissing stent, tức là hai stent được thả đồng thời để đảm bảo dòng chảy cân bằng cho cả hai bên, tránh tình trạng một stent nở ưu thế gây chèn ép dòng chảy bên đối diện. Sau khi thả stent, chúng tôi nong lại đồng thời trong stent để tối ưu hoá khẩu kính động mạch. Chụp kiểm tra sau stent thấy dòng chảy lưu thông tốt, tốc độ cao, không thấy hẹp.
TS.BS. Lê Trọng Bỉnh, ThS.BS Lê Minh Tuấn, BSNT Võ Quốc Huy
Đơn vị CĐHA can thiệp – Khoa Chẩn đoán hình ảnh
Bệnh viện trường Đại học Y Dược Huế



_6a05a0edd377a.jpg)