Hưởng ứng Ngày Điện quang Can thiệp Thế giới 16/01/2026, trong thời gian từ 26 – 30/01/2026, Bộ môn Chẩn đoán Hình ảnh – Trường Đại học Y Dược, Đại học Huế, Bệnh viện trường Đại học Y Dược Huế và Hội Chẩn đoán hình ảnh & Y học hạt nhân thành phố Huế đã phối hợp tổ chức thành công chuỗi sự kiện sinh hoạt khoa học về chủ đề “Điện quang can thiệp cập nhật”, gồm các hoạt động chuyên môn kết hợp hiệu quả giữa hội chẩn case bệnh trực tiếp, hướng dẫn thực hành lâm sàng tại Bệnh viện và chuỗi bài giảng khoa học chuyên sâu tại hội trường, tập trung cập nhật các tiến bộ mới trong lĩnh vực điện quang can thiệp.
Trên cơ sở mối quan hệ hợp tác truyền thống giữa Bộ môn Chẩn đoán hình ảnh và tổ chức RAD-AID (Hoa Kỳ), chương trình lần này vinh dự có sự tham gia của đoàn chuyên gia đến từ Khoa Chẩn đoán hình ảnh, Trung tâm Y khoa Los Angeles, Đại học California (UCLA) do GS.TS.BS. Edward Wolfgang Lee dẫn đầu; PGS.TS.BS Han Ki Chang, Khoa Chẩn đoán hình ảnh, Bệnh viện Severance, Đại học Yonsei, Seoul, Hàn Quốc; BS. Bryan Patrick Navarette, Khoa Chẩn đoán hình ảnh, Bệnh viện Lucid Health/Mercy One Waterloo, Waterloo, Iowa, Hoa Kỳ.
Trong các ngày 27 - 28/01, các chuyên gia đã cùng với ekip Chẩn đoán hình ảnh can thiệp, Khoa Chẩn đoán hình ảnh, Bệnh viện trường Đại học Y Dược thực hiện nhiều kỹ thuật khó như can thiệp động mạch ngoại dưới gối ở bệnh nhân đái tháo đường; lấy lưới lọc tĩnh mạch chủ dưới bằng kỹ thuật Hangman; khoan phá mảng xơ vữa động mạch ngoại biên bằng dụng cụ rotational atherectomy (Jetstream, Boston scientific, USA) kết hợp nong bóng phủ thuốc (Ranger, Boston scientific, USA) và đóng lòng mạch bằng dụng cụ (Perclose). Đây là những kỹ thuật can thiệp mạch máu ngoại biên tiên tiến hiện nay trên thế giới.
Lấy lưới lọc tĩnh mạch chủ dưới
Lưới lọc tĩnh mạch chủ dưới (Inferior Vena Cava Filter – IVC filter) là một thiết bị y khoa nhỏ bằng kim loại, được đặt vào tĩnh mạch chủ dưới, tĩnh mạch lớn nhất của cơ thể, nhằm bắt giữ các cục máu đông (huyết khối) từ tĩnh mạch chi dưới trước khi chúng di chuyển lên phổi gây thuyên tắc phổi. Thuyên tắc phổi là một biến chứng nguy hiểm của huyết khối tĩnh mạch sau chi dưới, có tỷ lệ tử vong cao lên đến 30%. Thiết bị này hoạt động như một “bộ lọc cơ học”, cho phép máu lưu thông bình thường nhưng giữ lại các huyết khối có kích thước nguy hiểm.
Đặt lưới lọc tĩnh mạch chủ dưới là một thủ thuật can thiệp nội mạch tương đối an toàn, ít xâm lấn và đóng vai trò quan trọng trong chiến lược dự phòng thuyên tắc huyết khối tĩnh mạch ở các đối tượng nguy cơ cao, được chỉ định cho bệnh nhân nguy cơ thuyên tắc phổi cao nhưng không thể dùng thuốc chống đông, hoặc điều trị chống đông không hiệu quả. Thiết bị lưới lọc được đưa vào tĩnh mạch chủ dưới qua đường vào tĩnh mạch (thường là tĩnh mạch đùi hoặc tĩnh mạch cảnh trong) dưới hướng dẫn hình ảnh.
Lưới lọc tĩnh mạch chủ dưới nên được lấy ra ngay khi nguy cơ thuyên tắc phổi đã giảm và không còn chỉ định bảo vệ cơ học, thường là trong 2–12 tuần, tùy loại thiết bị và tình trạng lâm sàng. Lưới lọc để lâu có thể gây ra một số biến chứng như huyết khối bám lưới lọc, xuyên thành tĩnh mạch chủ dưới, gãy chân lưới, di lệch vị trí, tắc tĩnh mạch chủ dưới và khó thu hồi do các chân lưới lọc bám chắc vào thành mạch. Lưới lọc thường được thu hồi bằng thòng lọng (snare). Kỹ thuật Hangman được áp dụng để thu hồi lưới lọc trong những trường hợp khó như lưới lọc lâu năm, vị trí nghiêng sát thành mạch hoặc thu hồi bằng thòng lọng thất bại. Kỹ thuật này được phát triển chính tại trung tâm UCLA, Hoa Kỳ.
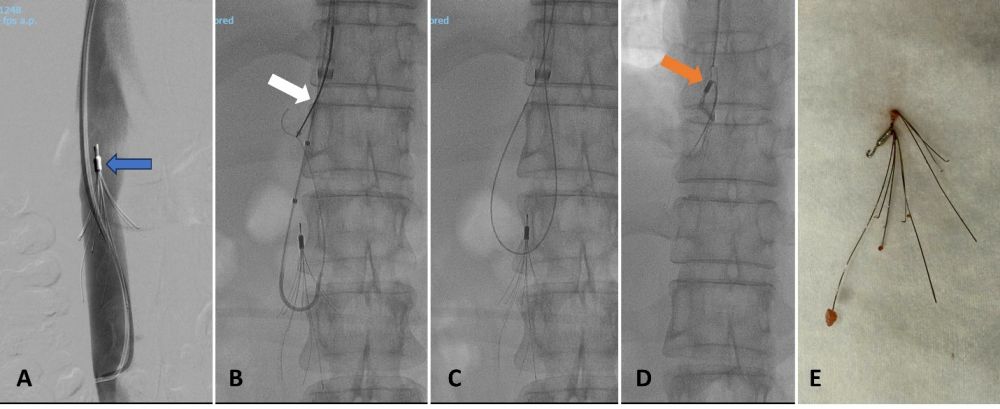
Hình 1. Thu hồi lưới lọc tĩnh mạch chủ dưới đã được đặt cách đây 3 năm bằng kỹ thuật Hangman. (A) Chụp tĩnh mạch chủ dưới số hoá xoá nền xác định vị trí của lưới lọc (mũi tên xanh). (B) Sử dụng catheter quặt ngược để luồn dây dẫn vào trong lưới, bắt dây dẫn bằng thòng lọng (mũi tên trắng). (C) Thòng lòng mới bằng dây dẫn được hình thành. (D) Thu hồi lưới vào trong ống thông lớn (sheath 14F) đặt sẵn vào tĩnh mạch chủ dưới. (E) Lưới lọc được lấy ra khỏi cơ thể.
Khoan phá mảng xơ vữa động mạch ngoại biên
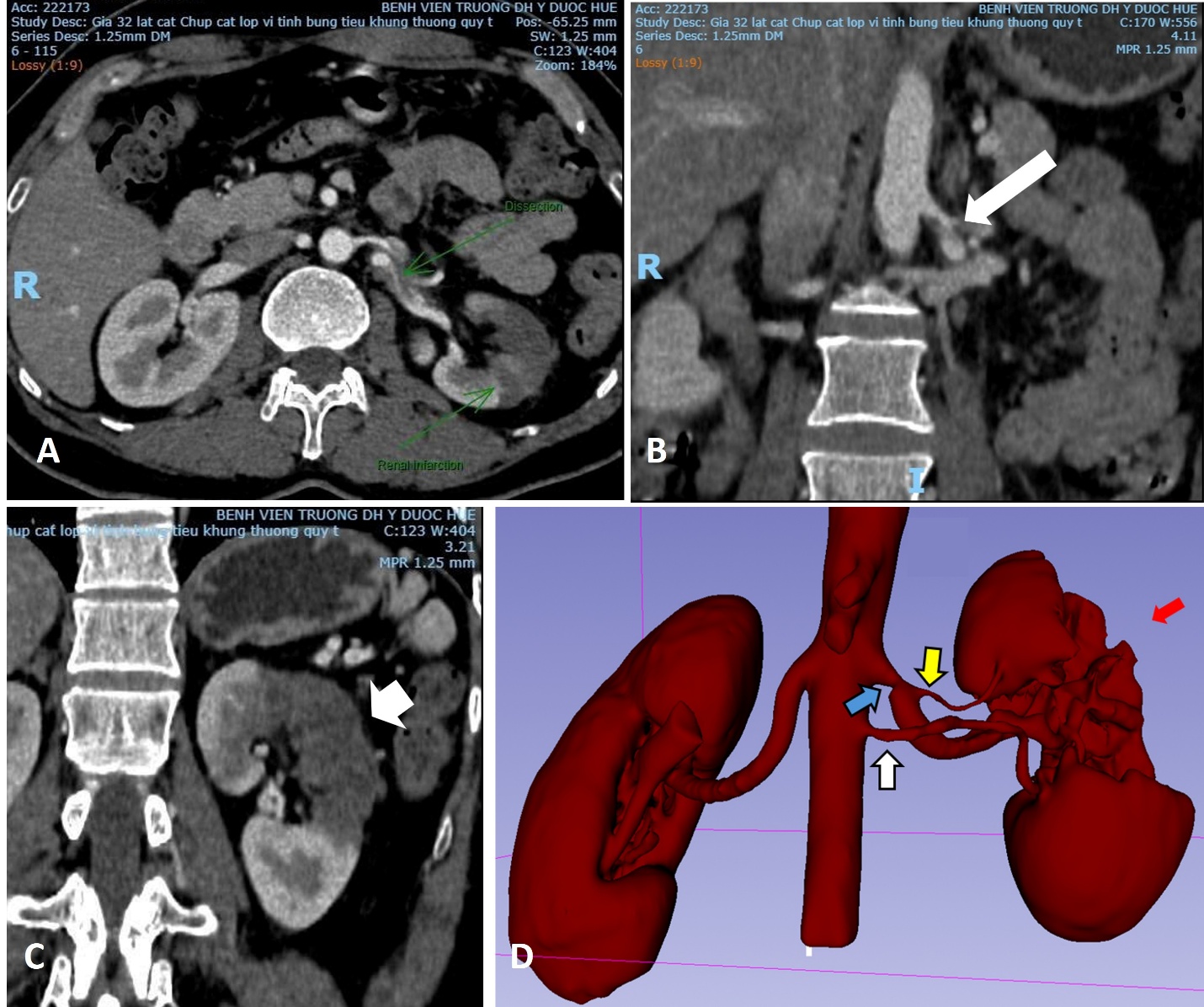
Khoan phá mảng xơ vữa động mạch ngoại biên bằng dụng cụ cơ học (Jetstream Rotational atherectomy, Boston scientific, Hoa Kỳ) kết hợp bóng phủ thuốc là một chiến lược can thiệp nội mạch hiện đại, nhằm loại bỏ mảng xơ vữa và tối ưu hóa kết quả tái thông ở bệnh nhân bệnh động mạch ngoại biên (PAD), đặc biệt tại các tổn thương xơ vữa vôi hóa, dài, hẹp nặng hoặc tắc mạn tính. Dụng cụ Jetstream (hệ thống khoan phá cơ học có hút) cho phép cắt–mài mảng xơ vữa đồng thời hút bỏ mảnh vụn, giúp giảm kích thước mảng xơ vữa, cải thiện đường kính lòng mạch và độ giãn nở mạch trước khi nong. Sau đó, bóng phủ thuốc (drug-coated balloon) được sử dụng để ức chế tăng sinh nội mạc, từ đó giảm tái hẹp, hạn chế nhu cầu đặt stent và bảo tồn tính sinh lý của mạch máu. Chiến lược phối hợp khoan phá mảng xơ vữa với bóng phủ thuốc đang ngày càng được áp dụng trong thực hành can thiệp động mạch ngoại biên như một giải pháp “chuẩn bị tổn thương” hiệu quả, an toàn và phù hợp với các ca tổn thương phức tạp. Chiến lược này không chỉ mang ý nghĩa điều trị cá thể mà còn có giá trị đối với sức khoẻ cộng động trên phương diện giảm gánh nặng bệnh tật và chi phí xã hội do bệnh động mạch ngoại biên. Cụ thể là giảm nguy cơ cắt cụt chi và tàn phế, đặc biệt quan trọng ở nhóm người cao tuổi, đái tháo đường; giảm chi phí y tế dài hạn; tác động tích cực đến năng suất lao động và an sinh xã hội, duy trì khả năng đi lại và tự chăm sóc giúp người bệnh tiếp tục lao động, giảm phụ thuộc và gánh nặng cho gia đình/cộng đồng; góp phần thực hiện mục tiêu dự phòng cấp 3 trong cộng đồng, phối hợp can thiệp hiệu quả với quản lý yếu tố nguy cơ (bỏ thuốc lá, kiểm soát đường huyết, lipid, tăng huyết áp) giúp giảm biến chứng lâu dài của bệnh động mạch ngoại biên.
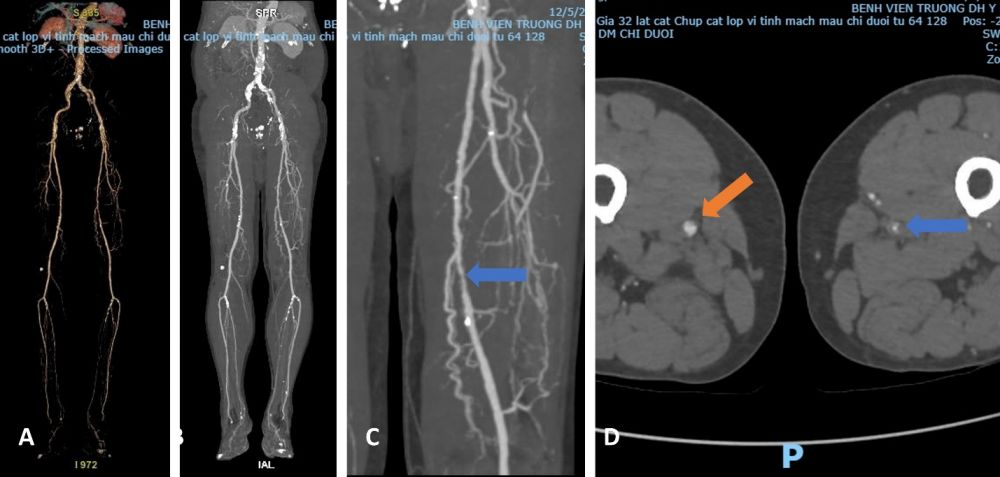
Hinh 2. Hình ảnh cắt lớp vi tính đa dãy đầu thu ở bệnh nhân bệnh lý động mạch ngoại biên. (A) Tái tao 3D toàn bộ hệ động mạch chi dưới hai bên. (B) Tái tạo MIP. (C) Hình ảnh phóng to đoạn động mạch đùi bị hẹp do xơ vữa (mũi tên xanh). (D) Hình ảnh mặt cắt ngang so sánh khẩu kính của động mạch đùi bên phải (mũi tên vàng) và động mạch đùi trái (mũi tên xanh) cho thấy đoạn hẹp khít động mạch đùi trái.
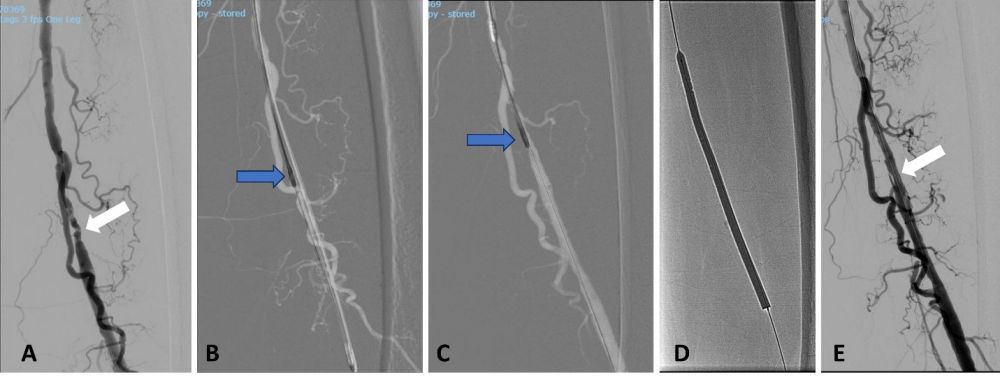
Hình 3. Can thiệp nội mạch khoan phá mảng xơ vữa ở bệnh nhân trên. (A) Chụp động mạch số hoá xoá nền: hẹp nặng khẩu kính động mạch đùi nông (mũi tên trắng). (B, C): Mũi khoan được đưa vào lòng mạch theo dây dẫn và thực hiện khoan phá mảng xơ vữa tại vị trí hẹp. (D) Sau khi khoan phá mảng xơ vữa, đoạn hẹp được nong bổ sung bằng bóng phủ thuốc. (E) Chụp động mạch kiểm tra: khẩu kính động mạch đùi được cải thiện rõ rệt, xuất hiện thêm nhiều nhánh động mạch bên. Bệnh nhân không cần phải đặt stent.

Hình 4. Hình mình hoạ dụng cụ khoan phá mảng xơ vữa (A) và bóng phủ thuốc (B).
Tiếp đó vào ngày 29/01/2026, các chuyên gia đã chia sẻ nhiều bài giảng cập nhật về Điện quang can thiệp trong nước và trên thế giới. Các phiên thảo luận diễn ra sôi nổi, hiệu quả, thiết thực dưới sự điều hành của các chuyên gia hàng đầu từ nhiều lĩnh vực như PGS.TS.BS Hoàng Minh Lợi, Phó Chủ tịch Hội Điện quang & Y học hạt nhân Việt Nam (VSRNM), Chủ tịch Hội Điện quang & Y học hạt nhân thành phố Huế; PGS.TS.BS Nguyễn Khoa Hùng, Phó Hiệu trưởng trường Đại học Y-Dược, Đại học Huế, Giám đốc Bệnh viện trường ĐHYD Huế, Chủ tịch Hội Niệu khoa thành phố Huế; PGS.TS.BS Nguyễn Thanh Thảo, Trưởng Bộ môn Chẩn đoán hình ảnh, trường Đại học Y-Dược, Đại học Huế; GS.TS.BS Hoàng Anh Tiến, Giám đốc trung tâm Tim mạch, Bệnh viện trường ĐHYD Huế; PGS.TS.BS Vũ Đăng Lưu, Phó Chủ tịch Hội Điện quang & Y học hạt nhân Việt Nam (VSRNM), Chủ tịch Hội Điện quang can thiệp Việt Nam (VSIR), Giám đốc Viện Điện quang chẩn đoán và can thiệp, Bệnh viện Bạch Mai, Hà Nội; PGS.TS.BS Lê Thanh Dũng, Phó Chủ tịch Hội Điện quang can thiệp Việt Nam (VSIR), Chủ tịch Hội Chẩn đoán hình ảnh bụng Việt Nam, Trưởng khoa Chẩn đoán hình ảnh, Bệnh viện Việt Đức, Hà Nội; TS.BS Nguyễn Đình Luân, Phó Chủ tịch Hội Điện quang can thiệp Việt Nam (VSIR), Chủ tịch Hội Điện quang can thiệp TPHCM (SIRHCM); TS.BS Nguyễn Ngọc Cương, Trung tâm Chẩn đoán và Điện quang can thiệp, Bệnh viện Đại học Y Hà Nội và PGS.TS.BS Lê Trọng Bỉnh, Phó trưởng khoa Chẩn đoán hình ảnh, Bệnh viện trường Đại học Y Dược Huế.
Chương trình còn ghi nhận sự đóng góp quan trọng của nhiều BS Điện quang can thiệp đến từ nhiều bệnh viện lớn trong cả nước như Bệnh viện Chợ Rẫy, Bệnh viện ĐHYD TPHCM, BV Nhân Dân Gia Định TPHCM, BVTW Huế, BV Vinmec Đà Nẵng, BVĐK tỉnh Thanh Hoá, BV Hữu nghị Việt Nam – Cuba Đồng Hới, BVĐK tỉnh Quảng Trị…
Sinh hoạt khoa học là diễn đàn học thuật ý nghĩa, không chỉ giúp cập nhật kiến thức – kỹ thuật mới, mà còn tăng cường giao lưu, kết nối chuyên môn giữa các đồng nghiệp trong và ngoài nước.
Bộ môn Chẩn đoán Hình ảnh – Trường Đại học Y Dược, Đại học Huế và Khoa Chẩn đoán hình ảnh, Bệnh viện trường Đại học Y Dược Huế xin trân trọng cảm ơn sự quan tâm, tham dự và đóng góp quý báu của quý đại biểu, báo cáo viên, đồng nghiệp, học viên và các nhà tài trợ đã góp phần vào thành công của chương trình.